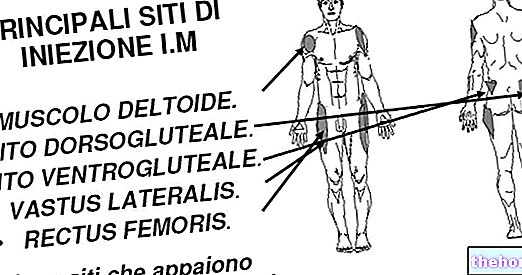
Vispārība
Medicīnā termins atbilstība (piekrišana) angļu valodā norāda uz pakāpi, kādā pacients ievēro medicīniskās vai nefarmakoloģiskās receptes (uztura, dzīvesveida, periodiskas uzraudzības pārbaudes utt.).

Laba atbilstība
Laba atbilstība rodas, ja pacients praksē īsteno to, ko izrakstījis veselības aprūpes speciālists; piemēram:
- lieto noteiktas zāles, ievērojot noteikto devu;
- pieņem ārsta ieteiktās dzīvesveida izmaiņas (piemēram, atmest smēķēšanu, atturēties no alkohola un narkotiku lietošanas, palielināt fiziskās aktivitātes utt.), izvairoties no uzvedības, kas apdraud viņu veselību;
- ievērojiet ārsta noteikto diētu;
- ievērojiet pārbaudes laiku.
Šādos gadījumos tiek teikts, ka pacients atbilst prasībām; konkrēti, lai to uzskatītu par tādu, pacientam jāpabeidz noteiktā terapija vismaz 80%gadījumu.
Slikta atbilstība
Slikta atbilstība ir sinonīms sliktajai noteiktās terapijas ievērošanai; piemēram, pacients - tīši vai neviļus - maina izrakstīto zāļu devas un laiku.
Sliktas atbilstības cēloņi
Sliktas atbilstības cēloņi var būt daudz.
Pirmkārt, slikta ārstēšanas ievērošana var būt:
- netīša (piemēram, pacients nepareizi izprot terapiju vai tās daļas);
- tīšs (pacients apzināti izvēlas nesekot medicīniskajai terapijai visdažādāko iemeslu dēļ, neatkarīgi no tā, vai tie ir racionāli vai neracionāli).
Galvenie neatbilstības iemesli ir šādi:
- Vecums: pusaudža gados un gados vecākiem cilvēkiem atbilstība ir zemāka; bērnam tas acīmredzot ir atkarīgs no vecākiem. Piemēram, vecāka gadagājuma cilvēki var nejauši mainīt zāļu devu, aizmirstot ārsta receptes, aizmirstot par dienas devu vai sajaucot zāļu iepakojumu.
- Ar slimību saistītais fiziskais stāvoklis: kognitīvie, redzes un / vai akustiskie trūkumi samazina atbilstību;
- Psihiskais stāvoklis, kas saistīts ar slimību: pacientiem ar depresiju vai paaugstinātu stresu atbilstība ir zemāka;
- Terapijas veids: piemēram, nefarmakoloģisko recepšu ievērošana attiecībā uz dzīvesveidu (piemēram, pareizs uzturs, smēķēšanas atmešana utt.) Ir zema;
- Farmaceitiskā forma: parasti zāles, kurām nepieciešams mazāks ievadīšanas biežums, nodrošina labāku atbilstību un otrādi; atbilstība, piemēram, mēdz būt augstāka, ja krēma līdzekļa uzklāšana uz ādas 3 reizes dienā tiek aizstāta ar tā paša līdzekļa uzklāšanu, izmantojot plāksterus, kas jāmaina reizi dienā;
- Terapeitisko shēmu sarežģītība: nepieciešamība lietot vairāk zāļu un / vai lietot tās dažādos dienas laikos ievērojami samazina recepšu ievērošanu;
- Grūtības sasniegt aprūpes iestādes un papildu apmeklējumus;
- Augstas izmaksas un grūtības iegūt narkotikas: jo lielākas ekonomiskās grūtības un jo lielākas grūtības fiziski iegūt narkotikas, jo zemāka atbilstība
- Ārstēšanas ilgums: atbilstība mēdz būt augsta īsām terapijām un daudz zemāka hroniskām ārstēšanas metodēm;
- Slimības nepieņemšana: pacients varētu noraidīt domu par saslimšanu, piemēram, tāpēc, ka slimības simptomi un traucējumi vēl nav izpaudušies vai arī tas vēl nav parādījies (profilaktiska terapija riska grupām).
- Hroniskas slimības: pacienta apziņa, ka viņš nevarēs atgūties no slimības, bet maksimāli kontrolēs simptomus, var izraisīt vēlmi atteikties no noteiktās ārstēšanas vai meklēt alternatīvu risinājumu, iespējams, naivi paļaujoties uz "baumām".
- Remisijas fāzes un asimptomātiskas slimības: ja hroniska slimība ilgstoši paliek asimptomātiska, pacients varētu atteikties no idejas izmantot terapiju fāzēs, kurās simptomi nav, vai pārliecināt sevi par izārstēšanos.
- Bailes no zāļu blakusparādībām: īpaši gadījumos, kad pacients paredzēto terapiju interpretē kā nevajadzīgu (sk. Iepriekšējos gadījumus); piemēram, hroniskas slimības ārstēšanā farmakoloģiska iejaukšanās var radīt traucējumus, kas iepriekš nebija;
- Nelabvēlīga sociālā vide: ģimenes un sociālā atbalsta tīklu atbalsts ir noderīgs, lai uzlabotu atbilstību;
- Sliktas ārsta un pacienta attiecības: atbilstība tās klasiskajā definīcijā nozīmē, ka pacients pasīvi pieņem ārsta izrakstīto. Tomēr lielākā daļa pacientu vēlas aktīvi piedalīties terapeitiskā ceļa noteikšanā, apspriežoties ar ārstu. terapijas ietekme, alternatīvas, pagātnes pieredze utt.; tādēļ, lai uzlabotu atbilstību, ārstam vajadzētu argumentēt savu izvēli saprotamā valodā, reaģējot uz pacienta šaubām un lūgumiem, iesaistot viņu slimības pārvaldībā un radot reālas cerības uz terapeitisko iedarbību, šo rezultātu sasniegšanai nepieciešamajā laikā.
- Neuzticēšanās ārstējošajam ārstam, kas noved pie tā saucamā "medicīniskā nomadisma", tas ir, laiku pa laikam tiek meklēts jauns ārsts, kurš var izrakstīt labāku terapiju.
Kā uzlabot atbilstību
Labāka atbilstība tiek panākta, iejaucoties cēloņos, kas var izraisīt sliktu atbilstību.
Kas attiecas uz ārsta un pacienta attiecībām, kā paredzēts, ir ļoti svarīgi no pacienta pasīvajām attiecībām pāriet uz sadarbības attiecībām, kurās viņš jūtas pilnībā iesaistīts ārstēšanas programmā.
Tāpēc sākotnējās vizītes laikā ir svarīgi:
- ārsts sniedz informāciju par slimību un noteikto terapiju, iesaistot pacientu un pārbaudot viņu pareizo izpratni; šim nolūkam ir noderīgi:
- Sniedziet informāciju, kas rosina pārliecību;
- Izmantojiet vienkāršu valodu;
- Ierobežojiet norādījumus līdz 3-4 galvenajiem punktiem;
- Integrēt verbālo informāciju ar rakstisku materiālu;
- Nostipriniet apspriestos jēdzienus, tos atkārtojot.
- Pacients tiek mudināts izteikt savus jautājumus un bažas, lai tos kopīgi apspriestu;
- tiek noskaidroti ārstēšanas mērķi, prioritātes un metodes, arī izmantojot papīra dokumentus (piemēram, brošūras) un / vai digitālos dokumentus, kas palīdz pacientam tos atcerēties (saskaņā ar dažiem statistikas datiem lielākā daļa pacientu aizmirst to, ko ārsts jau teica viņš pameta klīniku; turklāt aptuveni puse no tā, ko pacienti atceras, tiek atcerēta nepareizi)
- tiek noteikti un apspriesti iespējamie šķēršļi, kas var mazināt terapijas ievērošanu, kā arī noderīgas stratēģijas šādu grūtību novēršanai
- ja nepieciešams, tiek iesaistīta arī ģimene, informējot par slimību un citiem aspektiem, kas saistīti ar noteikto terapiju.
Šīs attiecības laika gaitā tiks kultivētas, veicot turpmākas pārbaudes (terapijas novērošana):
- pacients ir jāmudina izteikt savu viedokli par izmantoto terapiju, uzsverot visus neapmierinātības vai bažu iemeslus un ziņojot par jebkādu noviržu biežumu un apjomu;
- atkārtot ārstēšanas nozīmi un tās lietderību (piemēram, atcerēties, ka neērtības un grūtības pievienoties ir mazākas nekā ieguvums, kas no tā tiek iegūts);
- ja iespējams, tiek izstrādātas stratēģijas šo grūtību mazināšanai.
Termina pozitīvā attīstība
Atbilstība: nozīmē pacienta pasivitātes jēdzienu, kuram jāatbilst ārsta norādījumiem (lēmuma asimetrija) → Ievērošana: termins šodien dod priekšroku iepriekšējam, jo tas uzsver pacienta aktīvo lomu un viņa līdzdalību ārstēšanā → Saskaņa: joprojām maz lietots, tas uzsver terapeitisko aliansi, kas jāizveido starp ārstu un pacientu, sarunu procesa rezultāts, pilnībā ievērojot abu vajadzības.