Stīvensa-Džonsona sindromu dažkārt var izraisīt dažu veidu medikamenti, un to dažkārt var izraisīt infekcijas vai citi faktori.
Ādas lobīšanās ir viens no raksturīgajiem attiecīgā sindroma simptomiem; Pacienti, kuriem tā attīstās, parasti tiek hospitalizēti, un viņiem tiek veikta nepieciešamā atbalstošā aprūpe un ārstēšana. Ja sindromu izraisa narkotikas, to lietošana nekavējoties jāpārtrauc.
Ja diagnoze tiek veikta nekavējoties, prognoze parasti ir laba.
un gļotādas (nekrolīze), kuru sekas var būt ārkārtīgi nopietnas.
Stīvensa-Džonsona sindroma sastopamība gadā ir aptuveni 1-5 / 1 000 000, tāpēc par laimi tā ir ļoti reta reakcija.
Vairāki avoti uzskata, ka Stīvensa-Džonsona sindroms ir toksiskas epidermas nekrolīzes (vai Laiela sindroma, īpaša polimorfās eritēmas veida) ierobežots variants, kam raksturīga līdzīga, bet plašāka un smagāka simptomatoloģija nekā Stīvensa-Džonsona sindromam.
Stīvensa-Džonsona sindroms un toksiskā epidermas nekrolīze: kādas ir atšķirības?
Stīvensa-Džonsona sindroma un toksiskās epidermas nekrolīzes simptomu attēli ir ļoti līdzīgi viens otram. Abiem raksturīga ādas iznīcināšana un sekojoša ādas atslāņošanās, kas tomēr raksta sindroma objektā ietekmē ierobežotas ķermeņa zonas (mazāk nekā 10% no visas ķermeņa virsmas); savukārt toksiskajā epidermas nekrolīzē tā ietekmē lielākas ādas vietas (vairāk nekā 30% no ķermeņa virsmas).
No otras puses, 15 līdz 30% ādas virsmas iesaistīšanās tiek uzskatīta par Stīvensa-Džonsona sindroma un toksiskās epidermas nekrolīzes pārklāšanos.
(piemēram, ko-trimoksazols un sulfasalazīns);Citi cēloņi
Citi iespējamie Stīvensa-Džonsona sindroma cēloņi ir:
- Vīrusu vai baktēriju infekcijas (jo īpaši, ko izraisa Mikoplazma pneimonija);
- Dažu veidu vakcīnu ievadīšana;
- Transplantāta un saimnieka slimība (vai GVHD).
Kādiem cilvēkiem ir risks attīstīt Stīvensa-Džonsona sindromu?
Stīvensa-Džonsona sindroma attīstības risks ir lielāks:
- HIV pozitīviem un AIDS pacientiem;
- Pacientiem ar novājinātu imūnsistēmu (piemēram, zāļu dēļ);
- Pacientiem ar infekcijām, ko izraisa Pneumocystis jirovecii;
- Pacientiem ar sistēmisku sarkano vilkēdi;
- Pacientiem, kas cieš no hroniskām reimatiskām slimībām;
- Pacientiem ar Stīvensa-Džonsona sindromu anamnēzē.
Visbeidzot, ir izvirzīta arī hipotēze par noteiktu ģenētisku noslieci uz Stīvensa-Džonsona sindroma attīstību.
;
Šajā posmā daudziem pacientiem var rasties arī neizskaidrojama dedzinoša sajūta un / vai sāpes ādā.
Gadījumā, ja Stīvensa-Džonsona sindromu izraisa medikamenti, iepriekš minētie prodromālie simptomi parādās 1-3 nedēļu laikā pēc terapijas uzsākšanas, tomēr zemāk aprakstītie ādas un gļotādas simptomi parādās pēc 4-6 nedēļām no tā sākuma.
Simptomi, kas ietekmē ādu un gļotādas
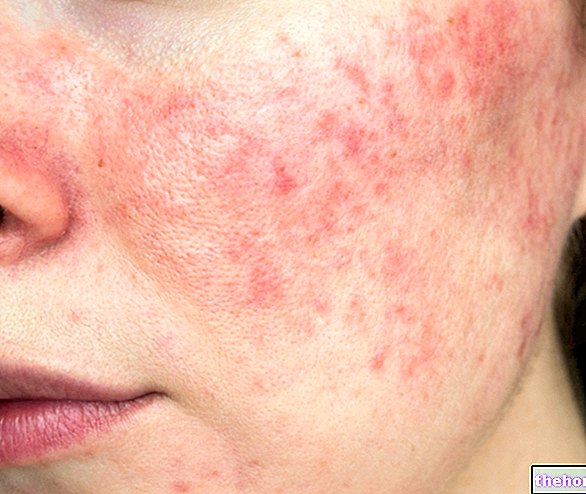
Pēc iepriekš minēto prodromālo simptomu parādīšanās rodas simptomi, kas ietekmē ādu un gļotādu. Tie sākas ar "plakaniem un sarkaniem izsitumiem, kas parasti sākas uz sejas, kakla un stumbra, un pēc tam izplatās uz pārējo ķermeni. Īpašā Stīvensa-Džonsona sindroma gadījumā šie izsitumi skar mazāk nekā 10% virsmas. ķermeniski.
Pēc izsitumu parādīšanās rodas blisteri, kuriem ir tendence lobīties 1-3 dienu laikā. Blisteri var parādīties arī dzimumorgānos, rokās, kājās; tie parādās uz gļotādas (piemēram, mutē, rīklē, u.c.) un var būt pat saistīta ar iekšējo epitēliju, piemēram, elpceļu, urīnceļu uc
Papildus izteiktai ādas lobīšanai var rasties arī nagu un matu izkrišana.
Skaidrs, ka šādā stāvoklī pacients izjūt ievērojamas sāpes, kas saistītas ar "tikpat pamanāmu pietūkumu. Turklāt, atkarībā no vietām, kur veidojas pūslīši un kur notiek ādas atslāņošanās, pacientam var rasties elpošanas grūtības, grūtības urinēt, grūtības uzturēt acis atvērtas, apgrūtināta rīšana, runāšana, ēšana un pat dzeršana.
Stīvensa-Džonsona sindroma komplikācijas
Stīvensa-Džonsona sindroma komplikācijas rodas galvenokārt nekrozes un sekojošas ādas un gļotādu lobīšanās dēļ. Ja trūkst barjeras funkcijas, ko parasti veic āda, patiesībā var saskarties ar:
- Liels elektrolītu un šķidrumu zudums;
- Dažādu veidu infekciju (baktēriju, vīrusu, sēnīšu uc) kontrakcija, kas var izraisīt arī sepsi.
Vēl viena nopietna komplikācija ir nepietiekamības "sākums", kas ietekmē dažādus orgānus (vairāku orgānu nepietiekamība).
āda, kā rezultātā tiek veikta histoloģiska izmeklēšana, lai gan šī nav bieži veikta procedūra.
Diemžēl agrīna diagnostika, kad sindroms vēl ir sākumstadijā un izpaužas ar prodromāliem simptomiem, ne vienmēr ir iespējama. Faktiski, tā kā šie simptomi ir diezgan nespecifiski, var rasties "kļūdains novērtējums", kā rezultātā kavējas noteikt patieso pacienta savārguma cēloni.
Ar kādām slimībām nevajadzētu sajaukt Stīvensa-Džonsona sindromu?
Stīvensa-Džonsona sindroma izraisītās izpausmes un simptomi var būt līdzīgi tiem, ko izraisa citas ādas un gļotādu slimības, ar kurām to tomēr nevajadzētu jaukt. Detalizētāk, diferenciāldiagnoze jānovieto saistībā ar:
- Dell "neliela un liela polimorfā eritēma;
- No toksiskas epidermas nekrolīzes vai Laiela sindroma, ja vēlaties;
- Toksiskā šoka sindroms;
- No eksfoliatīvā dermatīta;
- Pemfigus.
Ja sindromu izraisa narkotiku lietošana, ārstēšana ar zālēm nekavējoties jāpārtrauc.
Diemžēl, lai gan ir dažas zāles, kuras var ievadīt, lai apturētu sindroma progresēšanu, Stīvensa-Džonsona sindromu nav iespējams izārstēt. Jebkurā gadījumā pacientiem, kas hospitalizēti attiecīgā sindroma dēļ, jāsaņem atbilstoša atbalstoša ārstēšana.
Atbalsta terapija
Atbalsta aprūpe ir būtiska, lai nodrošinātu pacienta izdzīvošanu. Tas var atšķirties atkarībā no pēdējā nosacījumiem.
- Zaudētie šķidrumi un elektrolīti būs jāievada parenterāli. Tas pats attiecas uz uzturu, ja pacients nespēj to nodrošināt neatkarīgi, bojājumu dēļ, kas konstatēti uz ādas un mutes, rīkles u.c. gļotādām.
- Pacientiem ar acu bojājumiem būs jāapmeklē speciālists un jāveic mērķtiecīga ārstēšana, lai novērstu vai vismaz ierobežotu sindroma radīto kaitējumu.
- Stīvensa-Džonsona sindromam raksturīgie ādas bojājumi jāārstē katru dienu un jāārstē tāpat kā apdegumi.
- Sekundāru infekciju klātbūtnē ir jāturpina ārstēt pēdējo, nosakot piemērotu terapiju pret ierosinošo patogēnu (izmantojot, piemēram, antibiotikas - ja nav zināms, ka tās izraisītu attiecīgo sindromu - pretsēnīšu zāles, utt.).
Zāles Stīvensa-Džonsona sindroma ilguma samazināšanai
Mēģinot apturēt Stīvensa-Džonsona sindromu vai jebkurā gadījumā samazināt tā ilgumu, iespējams ķerties pie narkotiku lietošanas, piemēram:
- Ciklosporīns, ko lieto, lai inhibētu T šūnu darbību.
- Kortikosteroīdi sistēmiskai lietošanai, lai mazinātu imūnsistēmas darbību, bet vienlaikus noderīgi sāpju mazināšanai.
- IV imūnglobulīni (IgEV) lielās devās; ievadīts agri. Viņiem vajadzētu apturēt antivielu aktivitāti un bloķēt FAS receptoru ligandu darbību.
Tomēr par šo zāļu lietošanu ārstu viedokļi atšķiras.
Kortikosteroīdu lietošana patiesībā ir saistīta ar mirstības pieaugumu un var veicināt infekciju rašanos vai maskēt iespējamu sepsi; lai gan šādas zāles ir parādījušas zināmu efektivitāti acu bojājumu uzlabošanā.
Līdzīgi, lai gan IgEV ievadīšana ļauj iegūt labus sākotnējos rezultātus, saskaņā ar klīniskajiem pētījumiem un retrospektīvo analīzi, iegūtie gala rezultāti ir pretrunīgi. Faktiski no šiem eksperimentiem un analīzēm atklājās, ka IgEV var būt ne tikai neefektīva, bet potenciāli saistīta ar mirstības pieaugumu.
Citas ārstēšanas metodes
Dažos gadījumos var veikt arī plazmaferēzi, lai noņemtu zāļu reaktīvo metabolītu un antivielu atliekas, kas varētu izraisīt Stīvensa-Džonsona sindromu.
Jebkurā gadījumā vispiemērotāko ārstēšanu katram pacientam noteiks ārsts, pamatojoties uz pacienta stāvokli un stadiju, kurā Stīvensa-Džonsona sindroms ir diagnosticēšanas brīdī.