1. tipa diabēta farmakoloģiskā terapija ietver insulīna ievadīšanu visu mūžu, parasti subkutāni vai pat intramuskulāri vai intravenozi; jebkurā gadījumā tā ir parenterāla ievadīšana, izmantojot iepriekš kalibrētu sūkni, jo tas ir peptīds, un iekšķīgas lietošanas gadījumā insulīns tiktu sadalīts kuņģī.
Agrāk šis hormons tika izolēts no liellopu vai cūku aizkuņģa dziedzera; šī prakse izraisīja imūnreakcijas pacientam; šodien tiek izmantoti neitrāla pH insulīni, kas iegūti no cilvēka DNS ar ģenētiskās rekombinācijas metodēm. Deva ir norādīta "vienībās", tas ir, hormona daudzums, kas nepieciešams cukura līmeņa paaugstināšanai asinīs trušiem, tukšā dūšā, pie 45 mg / dl.
Pēc darbības ilguma insulīnus klasificē: īslaicīgas darbības insulīnus (no 2 līdz 4 stundām), ko lieto pirms ēšanas, lai izvairītos no glikēmijas paaugstināšanās pēc ēdienreizes; vidējas darbības (no 12 līdz 24 stundām) un ilgu laiku darbība (līdz 36 stundām); pēdējie ir ideāli piemēroti, lai uzturētu līdzsvarotu insulīna vērtību dienas laikā, nodrošinot bazālo uzņemšanu visu 24 stundu laikā.

Starpposma insulīnu farmakoloģiskie piemēri ir NPH (neitrāls protamīna Hagoton insulīns) un "lēns" insulīns.
Lēnu insulīnu piemēri ir: "īpaši lēns" insulīns, protamīna cinks, insulīns, kas saistīts ar protamīnu, kas veicina tā stabilitāti un palielina tā darbības ilgumu; Glargina un Detemir, kas garantē pastāvīgāku insulīna līmeni asinīs nekā "īpaši lēns" insulīns.
Jebkurā gadījumā līdztekus īsiem un lēniem insulīniem parasti tiek īstenotas frakcionētas un jauktas zāļu lietošanas shēmas.
Attiecībā uz 2. tipa diabēta farmakoloģisko terapiju mēs teiksim, ka insulīns jāievada tikai tad, kad nepietiek ar glikozes avotu pilnīgu izslēgšanu no uztura un perorālo hipoglikemizējošo līdzekļu ievadīšanu.
Tomēr attiecībā uz diabēta grūtniecību ieteicams izmantot insulīna terapiju, nevis lietot perorālos hipoglikemizējošos līdzekļus, kuriem izdodas šķērsot placentāro barjeru, atšķirībā no insulīna, kurš, būdams ļoti apjomīga molekula, neiziet.
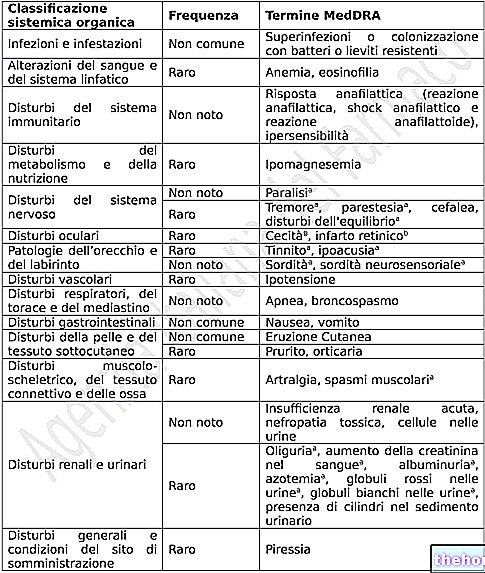
Visvieglāk sastopamās blakusparādības pēcdiabēta terapijas laikā ir šādas: hipoglikēmijas krīzes ar saistītām reakcijām, kas ietekmē veģetatīvo nervu sistēmu, svīšana aukstā temperatūrā, auksta un bāla āda, bada sajūta, trīce un sirdsklauves; neiroglikopēnija vai glikozes trūkums nervu sistēmā, kā rezultātā rodas koncentrēšanās grūtības, miegainība, nogurums un pat samaņas zudums; jebkādas alerģiskas reakcijas ar dažādu bīstamības pakāpi: no vienkāršas nātrenes līdz anafilaktiskām izpausmēm.
Citi raksti par tēmu "Insulīns diabēta ārstēšanā"
- Diabēts, diabēta veidi, cēloņi un sekas
- Perorālie hipoglikēmiskie līdzekļi vai perorālie pretdiabēta līdzekļi