Kuratore Dr Māra Kazola
Epidemioloģija
Hroniska nieru mazspēja ir sabiedrības veselības problēma. Mūsdienās pasaulē ir iespējams reģistrēt saslimstību ar vairāk nekā 2 miljoniem jaunu pacientu, taču PVO paziņo, ka šī tendence nepārtraukti pieaug. Patiesībā tiek lēsts, ka 2020. , Ķīnā vien būs vairāk nekā 1 miljons dialīzes pacientu, bet pat 30 miljoni cietīs no nieru slimībām hipertensijas dēļ.

Metabolisma izmaiņas
Pacientu ar V stadijas nieru mazspēju sauc par "urēmisku". Uremija ir termins, kas etimoloģiski sastāv no diviem vārdiem: "ouron", no grieķu valodas, kas nozīmē urīns un "haima", asinis. Šis termins attiecas uz vielmaiņas un hidroelektrolītiskām izmaiņām, kas saistītas ar šī klīniskā stāvokļa smagumu. Pacienti ar urēmiju piedzīvo: ūdens līdzsvara izmaiņas, nātrija izdalīšanās trūkumu, iespējamu hiperkaliēmijas parādīšanos, metabolisko acidozi, hipertensiju, rezistenci pret insulīnu, izmaiņas kalcija / fosfora metabolismā, samazinātu imūnsistēmas šūnu ķīmotaktisko un fagocītisko spēju, progresējošu anēmiju un kognitīvi traucējumi (piemēram, atmiņas zudums, slikta koncentrēšanās un neuzmanība), kas saistīti gan ar CNS, gan ar PNS, izmaiņas lipidēmiskajā attēlā attiecībā uz holesterīna, ABL, ZBL, triglicerīdu un homocisteīna koncentrāciju, ko bieži pastiprina mikro un makro albuminūrija un negatīvs slāpekļa līdzsvars, kas bieži noved pie muskuļu masas samazināšanās.
Diēta urēmiskā pacientā
Urēmijas slimnieks ir paredzēts aizstājterapijai. Lai saglabātu pēc iespējas izcilāku veselības stāvokli un optimizētu viņu dzīves kvalitāti, šiem pacientiem ir būtiski ievērot jūsu nefrologa ieteikto, ļoti personalizēto un ad hoc ārstēšanu. Brīdī, kad tiek uzsākta aizstājterapija (dialīzes uzsākšanas laiku nosaka ārsts un personāls), konservatīvā tiek pārtraukta, tāpēc šo pacientu uzturs un ēšanas paradumi piedzīvo būtiskas un būtiskas izmaiņas.
Barošanas grāmatās un Eiropas vadlīnijās ieteiktie kaloriju un olbaltumvielu ieteikumi atšķiras atkarībā no izvēlētās dialīzes metodes (hemodialīze vai peritoneālā dialīze).
- Hemodialīzei viņi iesaka:
- 30-40 kcal / kg ideālā svara dienā
- Olbaltumvielas 1,2 g / kg ideālā svara dienā
- Fosfors <15 mg / g proteīna
- Kālijs <2-3 g dienā
- Nātrijs <2g / dienā
- Kalcijs: maksimālais līmenis 2 g dienā
- Šķidrumu daudzums: atlikušā diurēze + 500 ml dienā
- No otras puses, peritoneālajai dialīzei:
- 30-35 kcal / pro kg ideālā svara dienā
- Olbaltumvielas 1,2-1,5 / pro kg ideālā svara dienā
- Fosfors <15 mg / g proteīna
- Kālijs <3 g / dienā
- Nātrijs saskaņā ar pielaidi
- Šķidrumu daudzums: atlikušā diurēze + 500 ml dienā + ultrafiltrāts
Olbaltumvielu uzņemšana ir lielāka nekā pacientam, kuram tiek veikta hemodialīze, jo peritoneālās dialīzes laikā šīs barības vielas zudumi ir pamanāmāki: peritonīta gadījumā var būt arī 20 g zudums. Glikozes osmolaritāte asins attīrīšanai. un šādā veidā rodas cukura absorbcijas pārpalikums. Šī papildu kalorija ir jāņem vērā, izstrādājot uztura plānu.
EBPG uztura vadlīnijas pacientiem, kuri saņem aizstājterapiju, iesaka lietot šādus vitamīnu daudzumus:
- Tiamīns: 0,6-1,2 mg dienā
- Riboflavīns: 1,1-1,3 mg dienā
- Piridoksīns: 10 mg dienā
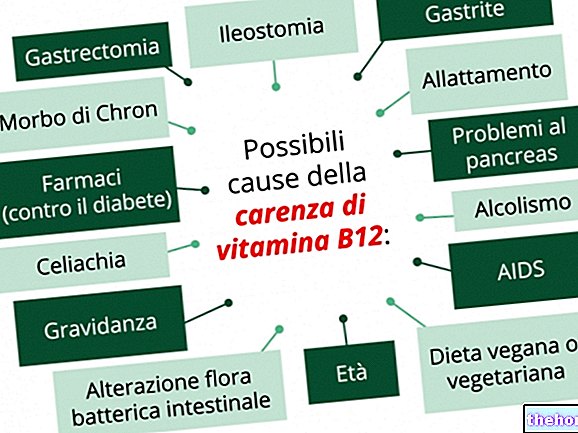
- Askorbīnskābe: 75-90 mg dienā. C vitamīna deficīts ir izplatīts, īpaši pacientiem ar hemodialīzi
- Folijskābe: 1 mg dienā
- B12 vitamīns: 2,4 µg dienā
- Niacīns: 14-16 mg dienā
- Biotīns: 30 µg dienā
- Pantotēnija: 5 mg dienā
- A vitamīns: 700–900 µg dienā (papildinājumi nav ieteicami)
- E vitamīns: 400-800UI (noderīgs ieguldījums, lai novērstu sirds un asinsvadu sistēmas traucējumus un muskuļu krampjus)
- K vitamīns: 90–120 µg dienā (papildināšana nav nepieciešama, izņemot pacientus, kuri ilgstoši saņem antibiotikas un kuriem ir asins recēšanas problēmas)
Attiecībā uz minerāliem vadlīnijās ir norādīts:
- Dzelzs: 8 mg dienā vīriešiem, 15 mg dienā sievietēm. Pacientiem, kuri tiek ārstēti ar ESA (eritropoēzi stimulējošu līdzekli), jāiesaka papildu devas, lai uzturētu pietiekamu transferīna, feritīna un hemoglobīna līmeni serumā. Perorālie dzelzs preparāti jālieto starp ēdienreizēm (vai vismaz 2 stundas pirms vai 1 stundu vēlāk) lai maksimāli absorbētu minerālu, nevis vienlaikus ar fosfora saistvielām
- Cinks: 10-15 mg dienā vīriešiem, 8-12 mg dienā sievietēm. Papildu 50 mg dienā ieteicams lietot 3-6 mēnešus tikai tiem pacientiem, kuriem ir izteikti cinka deficīta simptomi (ādas trauslums, impotence, perifēra neiropātija, mainīta pārtikas garšas un smaržas uztvere).
- Selēns: 55 μg dienā. Selēna piedevas ieteicams lietot pacientiem ar trūkuma simptomiem: sirds slimībām, miopātiju, vairogdziedzera disfunkciju, hemolīzi, dermatītu.
Tiem, kas cieš no hroniskas nieru mazspējas, nav pietiekami daudz pierādījumu, lai aizliegtu dzert 3-4 tases kafijas dienā. Nepieciešami turpmāki pētījumi, lai izpētītu šīs vielas ieguvumus, īpaši gados vecākiem cilvēkiem, bērniem un tiem, kam ir pozitīva ietekme ģimenes anamnēze attiecībā uz kalcija litozi.
Pētījumi par saistību starp sarkanvīna patēriņu un nieru slimībām ir ļoti ierobežoti: pacientiem ar diabētisku nefropātiju aizstājterapijā mērens sarkanvīna patēriņš un diēta, kas bagāta gan ar polifenoliem, gan antioksidantiem, palēnina nieru bojājumu progresēšanu. Pacientiem ar nieru slimību ir augsts kardiovaskulārais risks, un, ja ir mērens un kontrolēts patēriņš, vīns ir derīgs ēdiens, kas jāiekļauj ēdienreizē.
Pacientiem ar dialīzi, kuriem tas ir jādara kontrolējiet kālija uzņemšanu, galvenokārt jāizvairās: žāvēti un taukaini augļi, cepumi vai cita veida saldumi, kas satur šokolādi, daži zivju veidi, garšvielas un gatavas mērces tirgū.

Vēl viens triks ir fizisko aktivitāšu veikšana: tas nenozīmē, ka jāievēro nogurdinošas treniņu programmas, bet pietiek ar riteņbraukšanu, staigāšanu vai, ja fiziskie apstākļi to atļauj, apmeklēt peldēšanas nodarbības. Sportisti lieto kālija piedevas, lai kompensētu radušos zaudējumus. līdz svīšana: aktīva dzīvesveida ievērošana patiesībā ir lielisks palīgs kālija izvadīšanā. Vārītos kabačos, vārītos rāceņos, vārītos burkānos, mangoldos, cigoriņos, baklažānos, gurķos un sīpolos ir zems kālija saturs. Attiecībā uz augļiem varat droši lietot: zemenes, ābolus, bumbierus, mandarīnus un sīrupu. Apelsīniem, ķiršiem, mandarīniem un vīnogām ir vidējs kālija saturs.
Diēta, kas bagāta ar olbaltumvielām, piemēram, tā, kas norādīta aizstājterapijā, līdz ar to ir bagāta ar fosforu. Šis minerāls, ko galvenokārt satur piens un atvasinājumi, olu dzeltenums, gaļa un zivis, ieteicamais olbaltumvielu daudzums ir mazāks par 15 mg / pro g, un uzturs ar zemu šo pārtikas produktu uzņemšanu var ietvert kaloriju veidošanās risku -olbaltumvielu nepietiekams uzturs. Pārtikas produktus, piemēram, zivis, gaļu, pienu un atvasinājumus, nevar un nedrīkst pilnībā izņemt no uztura: dietologa prasme ir plānot diētu ar pietiekamu olbaltumvielu daudzumu, bet bez liekā fosfora.
Tur ēdienu enerģijas sadalījums tam noteikti bija jānotiek piecos ikdienas pasākumos: brokastīs, divās uzkodās, no kurām viena ir rīta vidū un vienā pēcpusdienā, pusdienās un vakariņās. Brokastīs ir ciets un šķidrs ēdiens; rīta vidū vai pēcpusdienā ir svarīgi kaut ko ēst, lai izvairītos no nākamās pamatēdiena pārāk bada. Jūs varat piedāvāt jogurtu ar graudaugiem, vai uzlējumu un cietu ēdienu (sausiņus vai sausos cepumus), bet jūs varat arī izvēlēties nelielu sviestmaizi ar siera šķēli vai aukstajiem gabaliņiem (daudzumiem jābūt samērīgiem ar "ikdienas enerģiju"). Pusdienās parasti ir sauss pirmais ēdiens, kam pievienots ēdiens, sānu ēdiens un maizes porcija, kam seko svaigi sezonas augļi, dārzeņi, un reizi nedēļā tos var aizstāt ar gaļu vai zivīm.Ja vēlaties, varat pievienot nedaudz parmezāna nelielos daudzumos (parasti pēc garšas). Tas pats sastāvs vakariņām (pirmais ēdiens, ēdiens, sānu ēdiens, maize un augļi): pirmais ēdiens ir dārzeņu buljonā (vidēji buljona daļa tiek samazināta uz pusi, salīdzinot ar sauso), un vienīgā atļautā garšviela ir neapstrādāta augstākā labuma olīveļļa olīvu, jo tai ir svarīgas uzturvērtības īpašības (izvairieties no margarīna un sviesta). Ieteicams vismaz divas reizes nedēļā pusdienās lietot pirmo ēdienu, kurā mērci attēlo pākšaugi vai dārzeņu zupa. Pārtikas porcijām jābūt samērīgām ar pacienta ikdienas enerģijas vajadzībām, lai nodrošinātu pietiekamu gan makro, gan mikroelementu uzņemšanu. Lai sagatavotu atbilstošu un patīkamu uztura plānu, dietologam jāņem vērā hronisko urēmika: sarkanā gaļa, zivis un mājputni, olas hemodialīzē ir mazāk gaidītas nekā vēderplēves. Šādā veidā prieks un bauda tiek apvienoti ar pienākumu un uztura noteikumu ievērošanu, lai saglabātu pēc iespējas optimālāku veselības stāvokli.
Diētas ievērošana ir svarīga
Diētas ievērošana ir būtiska pacientiem neatkarīgi no izvēlētās metodes: uztura plāns padara dialīzes ārstēšanu efektīvāku un uzlabo subjekta uztura stāvokli.
Tā kā urēmiskais stāvoklis netiek pilnībā koriģēts ar dialīzes metodēm, atkarībā no uztura stāvokļa novērtēšanas metodes, nepietiekams uzturs dialīzē ir no 18% līdz 75%, un tas ir viens no faktoriem, kas izraisa augstu mirstību. divi veidi:
- Olbaltumvielu enerģijas izšķērdēšana (PEW) hroniskas dialīzes pacientiem ir no 10% līdz 70%, vidēji 40%
- Pārmērīgs nepietiekams uzturs ir 50% slimu cilvēku
Galvenie nepietiekama uztura cēloņi ir saistīti ar pacienta smago urēmisko stāvokli un izmantoto dialīzes metodi (var būt intradialītiski aminoskābju zudumi; infekcijas komplikācijas, piemēram, peritonīts; asins zudumi, piemēram, filtra plīsums vai ilgstoša piekļuves asiņošana. hemodialīze), medicīniskā terapija (tādu zāļu lietošana, kas izraisa sliktu dūšu, vemšanu vai kas maina pārtikas garšas un garšas uztveri) un psiholoģiskā un ekonomiskā sfēra (urēmijas slimnieki, īpaši, ja viņiem tiek veikta hemodialīze, lielākoties ir gados vecāki cilvēki un var tikt pakļauti depresija, sēras, vientulība, pašpietiekamības un autonomijas trūkums ēdiena gatavošanā un iepirkumā). Šie augstie nepietiekama uztura rādītāji parāda, cik plaši izplatīta ir dialīzes uztura nepietiekama novērtēšana: uztura programmas izstrāde un uztura izglītība. intereses trūkums par uzturu, ekonomiskie ierobežojumi un a l augsts urēmijas slimnieku mirstības līmenis. Faktiski šiem pacientiem ir nopietnas klīniskas problēmas, kurām šīs jomas eksperti dod priekšroku, ļaujot viņiem plaši pārkāpt diētu, lai no tā iegūtu gandarījuma brīdi.
Bibliogrāfija
- Mario Negri institūta Milānas ziņojums [http://www.marionegri.it/mn/it/ Updating/news/archivionews12/comgan.html#.UVtBTjeICSo]
- Binetti P, Marcelli M, Baisi R. Klīniskā uztura un lietišķo uztura zinātņu rokasgrāmata, izdevniecība Universo, atkārtota izdrukāšana 2010
- Foque D, Wennegor M, Ter Wee P, Wanner C et al., EBPG Guideline on Nutrition Nephrol Dial Transplant 22, Suppl 2; ii45-ii87
- DavideBolignano, Giuseppe Coppolino, Antonio Barilà et al., Kofeīns un nieres: kādi pierādījumi šobrīd? J RenNutr 2007; 17 ,, 225-234.
- Presti RL., Carollo C., Caimi G. Vīna patēriņš un nieru slimības: jaunas perspektīvas. Uzturs 2007 jūlijs-augusts; 23 (7-8): 598-602
- Renaud SC, Guéguen R, Conard P et al. Mēreniem vīna dzērājiem ir zemāka ar hipertensiju saistīta mirstība: perspektīvs kohortas pētījums ar franču vīriešiem. Am J ClinNutr 2004; 80: 621–625
- Brunori G, Pola A. Uztura stāvoklis dialīzes pacientam. Nacionālā medicīnas akadēmija: Dženovas foruma pakalpojums 2005
- Canciaruso, Brunori G, Kopple JD et al., Nepietiekama uztura šķērsgriezuma salīdzinājums daudzās ambulatorās peritoneālās dialīzes un hemodialīzes pacientiem. Am. J. Nidijs Dis 1995; 26: 475-486
- Park YK., Kim JH., Kim KJ et al. Šķērsgriezuma pētījums, kurā salīdzināts peritoneālās dialīzes un hemodialīzes pacientu uztura stāvoklis Korejā, J. RenNutr 1999; 9: 149-156
- Panzetta G, Abaterusso C. Aptaukošanās dialīzē un reversā epidemioloģija: patiesa vai nepatiesa?
- G ItalNefrol 2010 novembris-decembris; 27: 629-638
- Fouque D, Kalantar-Zadeh K, Kopple J, Cano N et al. Ierosinātā nomenklatūra un diagnostikas kritēriji olbaltumvielu enerģijas izšķērdēšanai akūtas un hroniskas nieru slimības gadījumā.