Vispārība
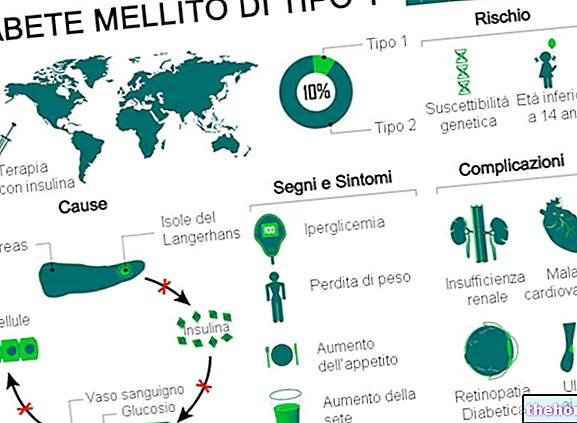
1. tipa cukura diabēts ir vielmaiņas traucējumi, ko izraisa aizkuņģa dziedzera hormona insulīna trūkums (vai smaga nepietiekamība).
Klasiskie simptomi galvenokārt attiecas uz pastiprinātu urinēšanu, slāpes un apetīti, kā arī svara zudumu.

Šīs autoimūnās reakcijas pamatcēloņi ir slikti izprotami; tiek pieņemts, ka tie var būt ģenētiska tipa vai endogēna vai eksogēna stresa.
Galvenais tests, kas ļauj diagnosticēt 1. tipa cukura diabētu un atšķirt to no 2. tipa cukura diabēta, ir balstīts uz autoimūno reakcijā iesaistīto autoantivielu meklēšanu.
Lai dzīvotu, 1. tipa diabēta slimniekam ir jāievada eksogēns insulīns, kas ir sintētiska hormona forma, līdzīga dabiskajam.Šī terapija ir jāievēro bezgalīgi un kopumā neietekmē normālas ikdienas aktivitātes. Visi 1. tipa diabētiķi ir izglītoti un apmācīti insulīna terapijas pašpārvaldē.
1. tipa cukura diabēts, ja to neārstē, izraisa dažādas nopietnas komplikācijas - gan akūtas, gan hroniskas. Citas 1. tipa cukura diabēta komplikācijas ir nodrošinājuma raksturs, un to pamatā galvenokārt ir hipoglikēmija, ko izraisa pārmērīgas insulīna devas ievadīšana.
1. tipa cukura diabēts veido 5-10% no visiem diabēta gadījumiem visā pasaulē.
Aizkuņģa dziedzeris un 1. tipa cukura diabēts
Īss anatomiskās funkcionālās atsaukšanās
Aizkuņģa dziedzeris ir dziedzeru orgāns, kas iejaucas, atbalstot gremošanas sistēmu un mugurkaulnieku endokrīno sistēmu.
Cilvēkiem tas ir atrodams vēdera dobumā, aiz kuņģa.
Tas ir iekšējās sekrēcijas dziedzeris, kas ražo vairākus svarīgus hormonus, ieskaitot insulīnu, glikagonu, somatostatīnu un aizkuņģa dziedzera polipeptīdu.
Tam ir arī eksokrīna loma, jo tas izdala gremošanas sulu, kas satur īpašus fermentus ogļhidrātu, olbaltumvielu un lipīdu gremošanai.
1. tipa cukura diabēta gadījumā tiek traucēta tikai insulīna endokrīnā funkcija.
Patofizioloģija
1. tips (pazīstams arī kā T1D) ir cukura diabēta forma, ko izraisa aizkuņģa dziedzera beta šūnu autoimūns bojājums. Kad šīs šūnas ir bojātas, tās vairs neražo insulīnu neatkarīgi no riska faktoriem un izraisītājiem.
Agrāk 1. tipa cukura diabētu dēvēja arī par insulīnatkarīgu vai nepilngadīgo diabētu, taču šodien šīs definīcijas tiek uzskatītas par principiāli nepareizām vai nepilnīgām.
1. tipa cukura diabēta individuālie cēloņi var būt saistīti ar dažādiem patofizioloģiskiem procesiem, kas savukārt iznīcina aizkuņģa dziedzera beta šūnas. Process notiek, veicot šādas darbības:
- Autoreaktīvo CD4 palīgu T šūnu un citotoksisko CD8 T šūnu vervēšana
- Autoantivielu pieņemšana darbā B
- Iedzimtas imūnsistēmas aktivizēšana.

Cēloņi
Pirmā tipa cukura diabēta cēloņi nav zināmi.
Ir izstrādātas vairākas skaidrojošas teorijas, un iemesli var būt viens vai vairāki no tiem, kurus mēs uzskaitīsim:
- Ģenētiskā nosliece
- Diabētiskā aktivatora (imūnā faktora) klātbūtne
- Pakļaušana antigēnam (piemēram, vīrusam).
Ģenētika un mantojums
1. tipa cukura diabēts ir slimība, kurā ir vairāk nekā 50 gēnu.
Atkarībā no lokusa vai lokusu kombinācijas slimība var būt: dominējoša, recesīva vai starpposma.
Spēcīgākais gēns ir IDDM1 un atrodams 6. hromosomā, precīzāk 6p21 krāsošanas reģionā (MHC II klase). Daži šī gēna varianti palielina risku samazināt 1. tipa histo saderības raksturlielumus. Tie ietver: DRB1 0401, DRB1 0402, DRB1 0405, DQA 0301, DQB1 0302 un DQB1 0201, kas ir biežāk sastopami Eiropas un Ziemeļamerikas populācijās. Jāatzīmē, ka dažiem ir aizsargājoša loma.
Bērna risks saslimt ar 1. tipa cukura diabētu ir:
- 10%, ja tiek ietekmēts tēvs
- 10%, ja brālis tiek ietekmēts
- 4%, ja tiek ietekmēta māte, kura dzemdību laikā bija 25 gadus veca vai jaunāka
- 1%, ja tiek ietekmēta māte un dzemdību laikā bija vecāka par 25 gadiem.
Vides faktori
Vides faktori ietekmē 1. tipa cukura diabēta izpausmi.
Monozigotiskiem dvīņiem (kuriem ir tāds pats ģenētiskais mantojums), ja slimība skar vienu no diviem, otrai ir tikai 30–50% iespēja to izpaust. Tas nozīmē, ka 50–70% gadījumu slimība uzbrūk tikai viens no diviem identiskiem dvīņiem. Tā sauktais atbilstības indekss ir mazāks par 50%, kas liecina par ĻOTI svarīgu "ietekmi uz vidi.
Citi vides faktori attiecas uz dzīvojamo rajonu. Dažām Eiropas teritorijām, kurās dzīvo kaukāziešu iedzīvotāji, ir 10 reizes lielāks saslimšanas risks nekā daudzām citām. Pārcelšanās gadījumā draudi palielinās vai samazinās atkarībā no galamērķa valsts.
Vīrusu loma
Teorija par 1. tipa cukura diabēta sākuma cēloņiem ir balstīta uz vīrusa iejaukšanos, kas izraisītu imūnsistēmu, kas joprojām noslēpumainu iemeslu dēļ uzbrūk arī aizkuņģa dziedzera beta šūnām.
Vīrusu ģimene Koksaki, kam pieder masaliņu vīruss, šķiet, ir iesaistīts šajā mehānismā, taču pierādījumi vēl nav pietiekami, lai to pierādītu. Faktiski šī jutība neietekmē visu populāciju, un tikai dažiem indivīdiem, kurus skārusi masaliņas, attīstās 1. tipa cukura diabēts.
Tas liecināja par noteiktu ģenētisku ievainojamību un, kas nav pārsteidzoši, tika konstatēta konkrētu HLA genotipu iedzimtība. Tomēr to korelācija un autoimūnais mehānisms joprojām tiek pārprasts.
Ķimikālijas un narkotikas
Dažas ķīmiskas vielas un dažas zāles selektīvi iznīcina aizkuņģa dziedzera šūnas.
The pirinurons, rodenticīds, kas tika izlaists 1976. gadā, selektīvi iznīcina aizkuņģa dziedzera beta šūnas, izraisot 1. tipa cukura diabētu.Šis produkts tika izņemts no vairuma tirgu 70. gadu beigās, bet ne visur.
Tur streptozotocīns, antibiotika un pretvēža līdzeklis, ko izmanto ķīmijterapijā aizkuņģa dziedzera vēža gadījumā, nogalina orgāna beta šūnas, atņemot tam endokrīno spēju insulīnam.
Simptomi
Klasiskie 1. tipa cukura diabēta simptomi ir:
- Poliūrija: pārmērīga urinēšana
- Polidipsija: pastiprinātas slāpes
- Kserostomija: sausa mute
- Polifāgija: palielināta apetīte
- Hronisks nogurums
- Nepamatots svara zudums.
Akūtas komplikācijas
Daudzi 1. tipa diabēta slimnieki tiek diagnosticēti, kad sākas dažas slimībai raksturīgas komplikācijas, piemēram:
- Diabētiskā ketoacidoze
- Neketotiska hiperosmolāra-hiperglikēmiska koma.
Diabētiskā ketoacidoze: kā tas izpaužas?
1. tipa cukura diabēta ketoacidoze rodas ketonu ķermeņu uzkrāšanās dēļ.
Tie ir vielmaiņas atkritumi, ko izraisa tauku un aminoskābju patēriņš enerģijas vajadzībām. Šis apstāklis izpaužas kā insulīna trūkums un no tā izrietošais glikozes deficīts audos.
Diabētiskās ketoacidozes pazīmes un simptomi ir:
- Xeroderma: sausa āda
- Hiperventilācija un tahipnoe: dziļa un ātra elpošana
- Miegainība
- Sāpes vēderā
- Viņš atrāvās.
Neketotiska hiperosmolāra-hiperglikēmiska koma
Ļoti bieži to izraisa "infekcija vai narkotiku lietošana 1. tipa cukura diabēta klātbūtnē, tā mirstība ir līdz 50%.
Patoloģiskais mehānisms nodrošina:
- Pārmērīga glikēmijas koncentrācija
- Intensīva nieru filtrācija glikozes izdalīšanai
- Rehidratācijas trūkums.
Tas bieži izpaužas kā fokusa vai vispārēju krampju parādīšanās.
Hroniskas komplikācijas
1. tipa cukura diabēta ilgtermiņa komplikācijas galvenokārt ir saistītas ar makro un mikro angiopātijām (asinsvadu komplikācijām).
Slikti pārvaldīta 1. tipa cukura diabēta komplikācijas var būt:
- Makrocirkulācijas asinsvadu slimības (makroangiopātijas): insults, miokarda infarkts
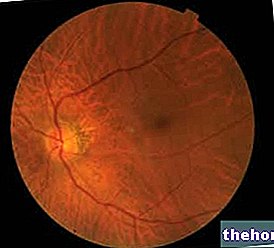
- Mikrocirkulācijas asinsvadu slimības (mikroangiopātijas): retinopātijas, nefropātijas un neiropātijas
- Citi, kas saistīti vai nav saistīti ar iepriekš minēto: diabēta nieru mazspēja, jutība pret infekcijām, diabētiskās pēdas amputācija, katarakta, urīnceļu infekcijas, seksuāla disfunkcija utt.
- Klīniskā depresija: 12% gadījumu.
Makroangiopātiju patoloģiskais pamats ir ateroskleroze.
Tomēr sirds un asinsvadu slimībām un neiropātijai var būt arī autoimūns pamats. Šāda veida komplikācijām sievietēm ir par 40% lielāks nāves risks nekā vīriešiem.
Urīnceļu infekcijas
Cilvēkiem ar 1. tipa cukura diabētu ir palielināts urīnceļu infekciju skaits.
Iemesls ir urīnpūšļa disfunkcija, kas saistīta ar diabētisko nefropātiju. Tas var izraisīt jutīguma samazināšanos, kas savukārt palielina urīna aizturi (infekcijas riska faktors).
Seksuāla disfunkcija
Seksuālās disfunkcijas bieži izraisa fiziski faktori (piemēram, nervu bojājumi un / vai slikta asinsrite) un psiholoģiski faktori (piemēram, stress un / vai depresija, ko izraisa slimības prasības).
- Vīrieši: visbiežāk sastopamās seksuālās problēmas vīriešiem ir erekcijas un ejakulācijas grūtības (retrogrāda komplikācija).
- Sievietes: Statistikas pētījumi liecina, ka pastāv būtiska korelācija starp 1. tipa cukura diabētu un sieviešu seksuālajām problēmām (lai gan mehānisms nav skaidrs).Visbiežāk sastopamās disfunkcijas ir samazināta jutība, sausums, grūtības / nespēja sasniegt orgasmu, sāpes dzimumakta laikā un samazināts libido.
Diagnoze
1. tipa cukura diabētu raksturo atkārtota un pastāvīga hiperglikēmija, ko var diagnosticēt ar vienu vai vairākām šādām prasībām:
- Glikozes līmenis tukšā dūšā ir vienāds ar vai lielāks par 126 mg / dL (7,0 mmol / l)
- Glikozes līmenis asinīs ir vienāds vai lielāks par 200 mg / dl (11,1 mmol / l), 2 stundas pēc iekšķīgas lietošanas iekšķīgi lietojams daudzums, kas vienāds ar 75 g glikozes (glikozes tolerances tests)
- Hiperglikēmijas simptomi un diagnostikas apstiprinājums (200 mg / dl vai 11,1 mmol / l)
- Glikēts hemoglobīns (A1c tips) ir vienāds ar vai lielāks par 48 mmol / mol.
NB! Šos kritērijus iesaka Pasaules Veselības organizācija (PVO).
Debija
Apmēram ¼ cilvēku ar 1. tipa cukura diabētu sākas ar diabētisko ketoacidozi. To definē kā "metabolisku acidozi, ko izraisa" ketonvielu palielināšanās asinīs; šo pieaugumu savukārt izraisa taukskābju un aminoskābju ekskluzīvais enerģijas patēriņš.
Retāk 1. tipa cukura diabēts var sākties ar hipoglikēmisku sabrukumu (vai komu). Tas ir saistīts ar pārmērīgu insulīna ražošanu dažos brīžos pirms pēdējā pārtraukuma.Šis ir diezgan bīstams apstāklis.
Diferenciālā diagnoze
Cita veida diabēta diagnoze notiek dažādos apstākļos.
Piemēram, ar parasto skrīningu, nejauši konstatējot hiperglikēmiju un atpazīstot sekundāros simptomus (nogurumu un redzes traucējumus).
2. tipa cukura diabēts bieži tiek atklāts novēloti, lai sāktos ilgstošas komplikācijas, piemēram: insults, miokarda infarkts, neiropātijas, čūlas uz kājām vai apgrūtināta brūču dzīšana, acu problēmas, sēnīšu infekcijas un dzemdības, kas cieš no makrosomijas vai hipoglikēmijas.
Pozitīvs rezultāts, ja nav nepārprotamas hiperglikēmijas, jebkurā gadījumā ir jāapstiprina, atkārtojot pozitīvu rezultātu.
Diferenciāldiagnoze starp 1. un 2. tipa cukura diabētu, kuriem abiem raksturīga hiperglikēmija, galvenokārt attiecas uz vielmaiņas traucējumu cēloni.
Ja 1. tipā ir ievērojams insulīna samazinājums aizkuņģa dziedzera beta šūnu iznīcināšanas dēļ, tad 2. tipa gadījumā ir rezistence pret insulīnu (1. tipa nav).
Vēl viens faktors, kas raksturo 1. tipa cukura diabētu, ir antivielu klātbūtne, kas vērsta uz aizkuņģa dziedzera beta šūnu iznīcināšanu.
Autoantivielu noteikšana
Ir pierādīts, ka ar 1. tipa cukura diabētu saistīto autoantivielu parādīšanās asinīs spēj paredzēt slimības sākumu pat pirms hiperglikēmijas.
Galvenās autoantivielas ir:
- Saliņu šūnu autoantivielas
- Insulīna autoantivielas
- Autoantivielas, kas mērķētas uz glutamīnskābes dekarboksilāzes (GAD) izoformu 65 kDa,
- Tirozīna-fosfatāzes anti-IA-2 autoantivielas
- Cinka transportieris 8 autoantivielas (ZnT8).
Pēc definīcijas 1. tipa diabēta diagnozi NEVAR noteikt pirms simptomu un klīnisko pazīmju parādīšanās. Tomēr autoantivielu parādīšanās joprojām var raksturot "latenta autoimūna diabēta" stāvokli.
Ne visiem pacientiem, kuriem ir viena vai dažas no šīm autoantivielām, attīstās 1. tipa cukura diabēts. Risks palielinās, palielinoties; piemēram, ar trim vai četriem dažādiem antivielu veidiem tiek sasniegts 60. riska līmenis. 100%.
Laika intervāls starp autoantivielu parādīšanos asinīs un klīniski diagnosticējama 1. tipa cukura diabēta sākšanos var būt pāris mēneši (zīdaiņi un mazi bērni); no otras puses, dažiem indivīdiem tas var ilgt vairākus gadus.
Tikai anti-saliņu šūnu autoantivielu noteikšanai nepieciešama tradicionāla imūnfluorescences noteikšana, bet pārējās tiek mērītas ar īpašiem radio saistīšanās testiem.
Profilakse un terapija
1. tipa cukura diabēts pašlaik nav novēršams.
Daži pētnieki apgalvo, ka no tā varētu izvairīties, ja to pienācīgi ārstētu latentā autoimūnajā fāzē, pirms imūnsistēma aktivizējas pret aizkuņģa dziedzera beta šūnām.
Imūnsupresīvas zāles
Šķiet, ka ciklosporīns A, imūnsupresīvs līdzeklis, spēj bloķēt beta šūnu iznīcināšanu. Tomēr tā toksiskā ietekme uz nierēm un citas blakusparādības padara to ļoti nepiemērotu ilgstošai lietošanai.
Anti-CD3 antivielas, ieskaitot teplizumabs un "oteliksizumabs, šķiet, saglabā insulīna ražošanu. Šī efekta mehānisms, iespējams, ir saistīts ar regulējošo T šūnu saglabāšanu. Šie mediatori nomāc imūnsistēmas aktivizēšanu, uztur homeostāzi un paš antigēnu toleranci. Šo efektu ilgums joprojām nav zināms
Anti-CD20 antivielas rituksimabs tie inhibē B šūnas, bet ilgtermiņa ietekme nav zināma.
Diēta
Daži pētījumi liecina, ka zīdīšana samazina 1. tipa cukura diabēta attīstības risku.
Ir pierādīts, ka D vitamīna uzņemšana 2000 SV pirmajā dzīves gadā ir profilaktiska, taču cēloņsakarība starp barības vielu un slimību ir neskaidra.
Bērniem ar antivielām pret beta šūnu olbaltumvielām, ārstējot ar B3 vitamīnu (PP vai niacīnu), biežums pirmajos septiņos dzīves gados krasi samazinās.
Stress un depresija
Psiholoģiskais stress, kas saistīts ar 1. tipa diabēta slimnieka dzīvesveidu, ir ievērojams; nav pārsteidzoši, ka šīs patoloģijas komplikācijas ietver arī depresijas simptomus un smagu depresiju.
Lai no tā izvairītos, ir preventīvi pasākumi, tostarp vingrinājumi, vaļasprieki un dalība labdarībā.
Insulīns
Atšķirībā no 2. tipa cukura diabēta, diēta un vingrinājumi nav izārstēt.
Endokrīnās mazspējas gadījumā 1. tipa cukura diabēta slimnieki ir spiesti injicēt insulīnu subkutāni vai sūknējot.
Mūsdienās insulīnam ir sintētisks raksturs, agrāk tika izmantoti dzīvnieku izcelsmes hormoni (liellopi, zirgi, zivis utt.).
Ir četri galvenie insulīna veidi:
- Ātras darbības: efekts iestājas 15 minūtēs, sasniedzot maksimumu starp 30 un 90 collas.
- Īsas darbības: efekts iestājas 30 minūtēs, sasniedzot maksimumu no 2 līdz 4 stundām.
- Starpposma darbība: efekts rodas 1-2 stundu laikā, maksimums sasniedz 4 līdz 10 stundas.
- Ilgstošas darbības: lietojot vienu reizi dienā, tam ir ietekme, kas rodas 1-2 stundu laikā, ar "ilgstošu darbību, kas ilgst visu 24.
UZMANĪBU! Pārmērīgs insulīns var izraisīt hipoglikēmiju (
Uztura vadība un glikozes līmeņa noteikšana asinīs ir divi ļoti svarīgi faktori, kas palīdz izvairīties no eksogēna insulīna pārpalikuma un defekta.
Attiecībā uz uzturu viens no stūrakmeņiem ir ogļhidrātu skaitīšana; tomēr attiecībā uz glikēmisko novērtējumu pietiek ar elektroniskas ierīces (glikometra) izmantošanu.
Skatīt arī: 1. tipa cukura diabēta diēta.
Lai izvairītos no ilgtermiņa komplikācijām, uztura / hormonālās terapijas mērķis ir īstermiņā saglabāt glikēmiju aptuveni 80-140 mg / dl un glikozēto hemoglobīnu zem 7%.
Sīkāka informācija: zāles 1. tipa diabēta ārstēšanai "
Aizkuņģa dziedzera transplantācija
1. tipa cukura diabēta gadījumā, īpaši gadījumos, kad insulīna terapija ir grūtāka, ir iespējams veikt arī aizkuņģa dziedzera beta šūnu transplantāciju.
Grūtības ir saistītas ar saderīgu donoru pieņemšanu darbā un blakusparādībām, lietojot zāles pret atgrūšanu.
Tiek lēsts, ka panākumu līmenis pirmajos 3 gados (definēts kā neatkarīga no insulīna) ir aptuveni 44%.
Epidemioloģija
1. tipa diabēts veido 5-10% no visiem diabēta gadījumiem jeb 11–22 000 000 visā pasaulē.
2006. gadā 1. tipa cukura diabēts skāra 440 000 bērnu līdz 14 gadu vecumam un bija galvenais diabēta cēlonis tiem, kas jaunāki par 10 gadiem.
1. tipa cukura diabēta diagnoze katru gadu palielinās par aptuveni 3%.
Cenas dažādās valstīs ir ļoti atšķirīgas:
- Somijā 57 gadījumi uz 100 000 gadā
- Ziemeļeiropā un ASV 8-17 gadījumi uz 100 000 gadā
- Japānā un Ķīnā 1-3 gadījumi uz 100 000 gadā.
Āzijas amerikāņi, spāņu izcelsmes amerikāņi un amerikāņu spāņu izcelsmes amerikāņi, visticamāk, saslimst ar 1. tipa cukura diabētu nekā baltie, kas nav spāņi.
Pētījumi
1. tipa diabēta izpēti finansē valdības, rūpniecība (piemēram, farmācijas uzņēmumi) un labdarības organizācijas.
Pašlaik eksperimenti notiek divos dažādos virzienos:
- Pluripotentās cilmes šūnas: tās ir šūnas, kuras var izmantot, lai radītu papildu specifiskas beta šūnas. 2014. gadā eksperiments ar pelēm deva pozitīvu rezultātu, taču, pirms šīs metodes var izmantot cilvēkiem, ir jāveic vairāk pētījumu.
- Vakcīna: 1. tipa diabēta ārstēšanai vai profilaksei paredzētās vakcīnas ir paredzētas, lai izraisītu imūnsistēmas toleranci pret aizkuņģa dziedzera beta šūnām un insulīnu. Pēc dažiem neveiksmīgiem rezultātiem pašlaik nav darba vakcīnas. Kopš 2014. gada ir uzsākti jauni protokoli.