Definīcija
Mēs runājam par planšveida ķērpjiem, kas attiecas uz imunoloģisku iekaisuma dermatozi ar hronisku gaitu: patoloģiski interesanti ir nagi, gļotādas un āda. Tā kā tā ir tīri imunoloģiska patoloģija, planšveida ķērpis nav lipīgs un rodas, kad imūnsistēma atpazīst gļotādu un ādas šūnas kā svešas, izraisot nepamatotu uzbrukumu pret tām.
Cēloņi
Starp predisponējošiem cēloņiem šķiet, ka slimības pazīstamība ir visakreditētākā; patiesībā nav skaidrs, kurš ir galvenais lichen planus predisponējošais faktors. Vides faktori var arī būtiski ietekmēt dermatozes rašanos.
- Hipotētiski riska faktori nav pierādīti: antiaritmisko, antihipertensīvo un NPL zāļu ļaunprātīga izmantošana / lietošana, C hepatīts, Herpes simplex, smēķēšana, pārmērīgs stress, B hepatīta vakcīna
Simptomi
Tā kā tā ir dermatoze, simptomi, kas pavada ķērpjus, ir tīri ādas, lai gan slimība bieži skar arī gļotādu un nagus. Vispārējais ķērpju simptomu attēls ir daudzveidīgs atkarībā no iesaistītās anatomiskās zonas: niezoši, erozīvi un recidivējoši papulāri bojājumi vai plāksnes uz ādas, lokāls nieze ar balanītu un postītu, kā rezultātā rodas dispareūnija (dzimumorgānu ķērpju plāns), mutes gļotādas iekaisums. , lingvālo papillu atrofija (perorāls ķērpis).
Informācija par Lichen Planus - zāles ķērpju ārstēšanai nav paredzēta, lai aizstātu tiešās attiecības starp veselības aprūpes speciālistu un pacientu. Pirms Lichen Planus lietošanas - zāles ķērpju ārstēšanai - vienmēr konsultējieties ar savu ārstu un / vai speciālistu.
Zāles
Lichen planus ir viena no apšaubāmajām slimībām, ko viegli sajaukt ar citām ādas slimībām; dažiem pacientiem ķērpju plāns saglabājas visu mūžu, savukārt citu pacientu bojājumi var regresēt, līdz tie īslaicīgi pazūd un pēc daudziem gadiem atkal parādās.
Farmakoloģiskā ārstēšana ir indicēta simptomu mazināšanai, uzlabojot pacienta dzīves apstākļus.
Planus ķērpju simptomi faktiski var ilgt daudzas nedēļas vai gadus pirms regresijas, un atkārtotas parādīšanās iespējas ir ļoti augstas: tas izskaidro, kāpēc nepārtraukta ārstēšana ir būtiska, lai kontrolētu simptomātisko ainu, izvairoties no tās deģenerācijas.
Zāles, ko visbiežāk izmanto terapijā, lai kontrolētu ar ķērpjiem saistītos simptomus, ir kortikosteroīdi - uzklāti tieši uz ādas, ievadīti iekšķīgi vai intravenozi - retinoīdi un imūnsupresīvi līdzekļi. Fototerapija var būt arī labs palīgs simptomu mazināšanā.
Ja ķērpju plāns ir atkarīgs no dažu zāļu pārmērīgas lietošanas, ārsta pienākums ir mainīt zāļu terapiju un aizstāt šīs zāles ar citām; atkal, ja ir aizdomas par hipotēzi par alergēnu plakanā ķērpja izpausmē, pacientam būs jāizmanto antihistamīna līdzekļi.
Tagad sīkāk aplūkosim zāles, kuras visbiežāk izmanto ķērpju terapijā.
Tālāk ir norādītas zāļu grupas, kuras visbiežāk izmanto ķērpju terapijā, un daži farmakoloģisko īpašību piemēri; ārstam jāizvēlas pacientam vispiemērotākā aktīvā sastāvdaļa un deva, pamatojoties uz slimības smagumu, pacienta veselības stāvokli un viņa reakciju uz ārstēšanu:
Kortikosteroīdi planšveida ķērpju ārstēšanai: šo zāļu lietošana ir būtiska, lai ievērojami samazinātu ar dermatozi saistīto iekaisumu. Kortikosteroīdi ir spēcīgas un vienlīdz efektīvas zāles; tomēr šo aktīvo sastāvdaļu ļaunprātīga izmantošana, kā arī ilgstoša lietošana, var izraisīt nopietnas blakusparādības, piemēram, palielinot maksts kandidozes, diabēta, hiperholesterinēmijas un osteoporozes risku. Kortikosteroīdus var lietot lokāli vai ievadīt sistēmiski.
- Triamcinolons (piemēram, Kenacort): šī steroīda - tāpat kā visu citu kortikosteroīdu iekšķīgai lietošanai vai intravenozai injekcijai - parenterāla ievadīšana var veicināt osteoporozi, diabētu, hipertensiju un hiperholesterinēmiju; tādēļ ieteicams nepārsniegt devas un nelietot līdzekli, neievērojot ārsta norādījumus. Indikatīvi, šīs zāles deva iesaka lietot 3-48 mg aktīvās vielas dienā, injicējot bojājumus. Turpiniet terapiju, ievadot vienu injekciju ik pēc 2-3 nedēļām.
- Betametazons (piemēram, Celestone, Bentelan, Diprosone): zāles bieži tiek veidotas vietējos līdzekļos. Ilgstoša lokāla betametazona lietošana var veicināt ādas retināšanu, kā arī radīt virsnieru dziedzera bojājumus un citus ādas traucējumus. Zāles var ievadīt arī iekšķīgi, devā 0,6-7,2 mg dienā. Lai iegūtu vairāk informācijas, konsultējieties ar savu ārstu.
- Klobetasols (piemēram, Clobesol, Clobetasol PFA): ieteicams lietot zāles tieši uz ievainotās ādas, divas reizes dienā, pēc rūpīgas traumas vietas tīrīšanas un žāvēšanas.
- Prednizons (piemēram, Deltacortene, Lodotra): devu vienmēr nosaka ārsts, pamatojoties uz slimības smagumu un pacienta stāvokli. Indikatīvi, lietojamā deva svārstās no 5 līdz 60 mg dienā, iespējams, sadalīta vairākās devās (1-4) 24 stundu laikā.
Retinoīdi: šīs zāles plaši izmanto arī ķērpju ārstēšanai; tomēr tās ir diezgan spēcīgas molekulas, tādēļ tās jālieto piesardzīgi, pilnībā ievērojot ārsta noteikto. Blakusparādību netrūkst: retinoīdu uzņemšana, pat ievērojot devas, var izraisīt ādas lobīšanos un eritēmu; tomēr ir labi atcerēties, ka šīs blakusparādības terapijas laikā mēdz mazināties. nav ieteicams lietot zāles grūtniecības vai zīdīšanas laikā, ņemot vērā tā teratogenitāti pat pēc ilga laika pēc ārstēšanas beigām.
- Retīnskābe vai tretinoīns (piemēram, Retin-A, Vesanoīds): lokāla ārstēšana ar retīnskābi ir norādīta, jo īpaši, lai mazinātu niezi, kas saistīta ar planšveida ķērpju bojājumiem.Ieteicams lietot 0,1% retīnskābi gan atrofiskā formā, gan ķērpju erozīvajā variantā. Tomēr jāatceras, ka pat pēc šīs zāles lietošanas recidīvi ir ļoti bieži. Perorāli zāles var lietot 10-60 mg dienā, monoterapijā vai kopā ar retinoīdu, kas uzklāts tieši uz ādas. Pirms šādas ārstēšanas uzsākšanas konsultējieties ar savu ārstu.
- Acitretīns (piemēram, Neotigason): retinoīds iekšķīgai lietošanai. Tomēr zāles tiek izmantotas kā otrā izvēle, lai mazinātu ķērpju planus simptomus; Acitretīnu visbiežāk lieto psoriāzes ārstēšanai. Devas: konsultējieties ar ārstu. Nelietojiet grūtniecības un zīdīšanas laikā.
Antihistamīni: lieto terapijā, ja ķērpju plāna bojājumi rada diskomfortu un niezi.
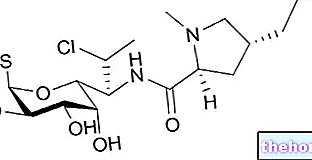
Imūnsupresanti: indicēts smagai ķērpju formai (erozīvs variants). Visbiežāk lietotā narkotika, kas pieder šai kategorijai, ir ciklosporīns. Lai samazinātu nieru komplikāciju risku, zāles nav ieteicams lietot ilgu laiku.
- Ciklosporīns (piemēram, Sandimmun Neoral): šo zāļu lietošana joprojām ir diskusiju un neizpratnes objekts, jo īpaši attiecībā uz devu. Dažādie pētījumi faktiski ir ierosinājuši ļoti mainīgu šīs zāles devu - no 50 mg līdz 1500 mg dienā; iegūtie efektivitātes rezultāti ir vienādi pretrunīgi.Jāziņo par vienu dzimumorgānu ķērpju plānu gadījumu, kas pēc šīs zāles lietošanas izraisīja ērkšķu šūnu karcinomu.
Vietējie anestēzijas līdzekļi: ja ķērpju plāns izraisa sāpīgus bojājumus, anestēzijas līdzekļus var lietot lokāli. Šim nolūkam lidokaīns ir viena no terapijā visbiežāk lietotajām zālēm, kas, lai arī nav noderīga dziedināšanai, var īslaicīgi mazināt sāpes.
- Lidokainu (piemēram, Lidoc C, Ortodermina, Elidoxil) lietoja arī niezes mazināšanai plakanā ķērpja kontekstā. Uzklājiet krēma vai ziedes slāni uz sāpīgās ādas vietas: pēc vajadzības atkārtojiet lietošanu 3-4 reizes dienā. Alternatīvi, uzklājiet līdz 3 plāksteriem ik pēc 12 stundām, mēģinot pārklāt sāpīgo vietu tikai tad, kad tā ir neskarta. Noņemiet plāksteri dedzināšanas vai kairinājuma gadījumā.
Kalcineirīna inhibitori: ziedes vai ziedes veidā šīs zāles ir paredzētas, lai ārstētu ķērpju plankumu simptomus, kas ietekmē gļotādu (tās pašas zāles, ko lieto terapijā pēc orgānu transplantācijas)
- Takrolīms (piemēram, Protopic, Advagraf, Modigraf): zāles, kas nomāc imunitāti un lieto lokāli. Terapiju ieteicams sākt, divas reizes dienā uzklājot plānu krēma kārtu, viegli iemasējot, lai zāles pilnībā uzsūcas. Uzturošajai devai: turpiniet ārstēšanu līdz 7 dienām pēc simptomu neesamības. Bērniem ar ķērpju plānu: ieteicams izvairīties no produkta lietošanas bērniem līdz 2 gadu vecumam. No 2 līdz 15 gadiem: uzklājiet 0,03% krēms, divas reizes dienā, līdz 7 dienām pēc sāpju mazināšanās.Bērniem, kas vecāki par 15 gadiem, ir iespējams palielināt ziedes koncentrāciju līdz 0,1%.
- Pimekrolīms (piemēram, Elidel): ieteicams uzklāt plānu krējuma kārtu apgabalā, kuru skāris planē ķērpis; atkārtojiet uzklāšanu divas reizes dienā, pēc tam, kad esat notīrījis un rūpīgi izžāvējis vietu. Turpiniet terapiju, līdz simptomi pilnībā izzūd. Ja simptomi saglabājas pēc 6 ārstēšanas nedēļām, iespējams, mainīsies terapija.
Fototerapija: gaismas terapija, ko veic ar UV stariem: UVA stari iekļūst dziļi ādā, bet UVB staro tikai caur epidermas virsējo slāni.Tas var būt noderīgi, lai atvieglotu ādas simptomus, kas rodas ķērpju planus.
Citi raksti par tēmu "Lichen Planus - zāles ķērpju plāna ārstēšanai"
- Lichen Planus: terapeitiskās stratēģijas
- Ķērpis Planus
- Ķērpju gumijas plāns