Vispārība
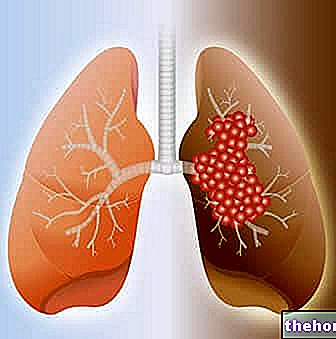
Starp plaušu ļaundabīgajiem jaunveidojumiem visizplatītākā ir nesīkšūnu vēzis, kas veido aptuveni 70% gadījumu. Šī audzēja izcelsme ir no epitēlija audiem (tāpēc to sauc arī par karcinomu), kas atrodas bronhos un plaušu parenhīmā.

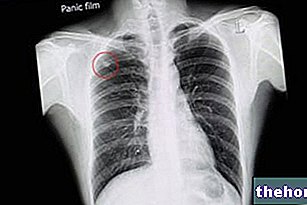
Dažreiz pacientiem ar agrīnās stadijas (ti, vēl mazu) nesīkšūnu plaušu vēzi sūdzības var nebūt; šādos gadījumos audzējs dažkārt var tikt atklāts pēc, piemēram, krūšu kurvja rentgena izmeklēšanas citu medicīnisku iemeslu dēļ. Turpretī slimības progresīvākajos posmos var rasties elpas trūkums (aizdusa), sasprindzinājums krūtīs un / vai asiņošana ar klepu (asinsizplūdums vai hemoptīze).
Tās gaitā nesīkšūnu plaušu vēzis var veidot masu, kas traucē pareizu gaisa plūsmu vai var izraisīt plaušu vai bronhu asiņošanu. Turklāt vēzis var metastēties uz videnes, virsnieru, aknu, kaulu un limfmezgliem. Smadzenes.
Nesīkšūnu plaušu vēža novērtējums balstās uz krūšu kurvja attēlveidošanas testiem (piemēram, rentgena stariem un datortomogrāfiju) un biopsijas, bronhoskopijas vai torakoskopiskās operācijas laikā savākto paraugu histoloģisko analīzi.
Atkarībā no slimības stadijas ārstēšana var ietvert ķirurģiju, ķīmijterapiju un / vai staru terapiju.
Histoloģiskie varianti
Nesīkšūnu vai nesīkšūnu karcinomas (NSCLC) veido aptuveni 70% plaušu ļaundabīgo audzēju.
Atkarībā no šūnu un audu veida, no kura rodas audzējs, var rasties dažādas slimības formas; patiesībā nesīkšūnu plaušu vēzis var attīstīties no šūnām, kas veido bronhu, bronhiolu un alveolu.
Mikroskopā šos audzējus var iedalīt trīs galvenajos histoloģiskajos variantos:
- Adenokarcinoma: veido 35–40% nesīkšūnu plaušu vēža, un to savukārt var iedalīt acinārajā, papilārajā vai bronhioloalveolārajā karcinomā; tas attīstās mazāka kalibra bronhu līmenī, tāpēc perifērākā reģionā nekā citi histotipi. Adenokarcinoma ir visizplatītākais plaušu vēzis nesmēķētājiem, un dažreiz tā ir saistīta ar plaušu rētu klātbūtni (sekundāra, piemēram, pleirīta vai tuberkulozes infekciju gadījumā).
- Plakanšūnu karcinoma: saukta arī par plakanšūnu, plakanšūnu vai epidermoīdu karcinomu; tas veido 25-30% plaušu vēža gadījumu un rodas vidēja līdz liela kalibra elpceļos, no epitēlija transformācijas, kas izklāta ar bronhiem.Šai plaušu vēža formai ir vislabākā prognoze.
- Lielo šūnu karcinoma: tas ir retāk sastopams variants (10-15% gadījumu); tas var parādīties dažādās plaušu zonās, un tam ir tendence augt un izplatīties diezgan strauji.
Savukārt jauktie audzēji ir reti.
Cēloņi
Nesīkšūnu plaušu vēzis ir saistīts ar dažu elpceļu epitēlija šūnu strauju un nekontrolētu augšanu. Tas ir rezultāts "ilgstošai kancerogēnu iedarbībai, kas izraisa vairākas mutācijas. Šo ģenētisko izmaiņu uzkrāšanās galu galā noved pie neoplastiskas parādības (piezīme: ir aprēķināts, ka klīniskās diagnostikas laikā karcinomas plaušās bija 10 līdz 20 mutācijas).
Tāpat kā citos jaunveidojumos, audzēja procesa sākumā ir iesaistīti onkogēni, kas: stimulē šūnu augšanu (K-ras, c-Myc), izraisa novirzes augšanas faktoru (EGFR, HER2 / neu) receptoru signālu pārraidei un kavē apoptozi (Bcl-2). Turklāt laika gaitā var iejaukties mutācijas, kas kavē audzēja nomākšanas gēnus (p53), kas veicina patoloģisku šūnu proliferāciju.
Riska faktori
- Tabakas dūmi. Tabakas smēķēšana ir vissvarīgākais plaušu vēža predisponējošais faktors: aptuveni 80% vēža gadījumu rodas smēķētājiem. Risks palielinās līdz ar vecumu (jo jaunāks jūs esat, jo lielāka ir nosliece uz slimību), katru dienu smēķēto cigarešu skaits, ilgums. no šī ieraduma, filtra neesamības un tendences ieelpot dūmus. Daudzas cigaretēs identificētās vielas ir potenciāli kancerogēni (ieskaitot policikliskos aromātiskos ogļūdeņražus, nitrozamīnus, aldehīdus un fenola atvasinājumus), tas ir, tie laika gaitā spēj veicināt šūnu transformāciju audzēja izpratnē. Papildus šīm sastāvdaļām ir atrastas arī citas kaitīgas vielas, piemēram, arsēns, niķelis, veidnes un dažādas piedevas. Nesīkšūnu plaušu vēža attīstības risks var pakāpeniski samazināties 10-15 gadu laikā pēc ieraduma pārtraukšanas. , bet nekad nevar būt salīdzināms ar nesmēķētāju. Vēža parādīšanos var veicināt arī pasīvā smēķēšana, un tikai retos gadījumos slimība rodas tiem, kuri nekad nav smēķējuši.
- Profesionālie riski. Daži rūpnieciskās iedarbības veidi palielina nesīkšūnu plaušu vēža attīstības varbūtību. Jo īpaši risks ir lielāks, ja darbavietā tiek pakļauts azbesta (vai azbesta) un starojuma iedarbībai, kas ir vispārēji atzīts par kancerogēnu. , slāpekļa gāzes, arsēns, silīcija dioksīds un berilijs.
- Gaisa piesārņojums. Gaisa piesārņojumam var būt nozīme nesīkšūnu plaušu vēža sastopamības pieaugumā. Pēdējā laikā uzmanība galvenokārt tiek pievērsta gaisa piesārņotājiem, kas var uzkrāties telpās, piemēram, radonam, kas ir dabisko radioaktīvo elementu sabrukšanas produkts. augsnē un iežos, piemēram, rādijā un urānā.
- Iepriekšējie patoloģiskie stāvokļi. Daži nesīkšūnu plaušu vēža veidi (parasti adenokarcinomas) rodas rētu zonu tuvumā.To cēlonis var būt granulomatoza infiltrācija (tuberkuloze), metāliski svešķermeņi vai brūces, kas bijušas pirms audzēja attīstības. Nosliece var palielināties arī plaušu slimību (piemēram, fibrozes un HOPS) un iepriekšējas staru terapijas (lieto, piemēram, limfomas gadījumā) klātbūtnē. Plaušas var būt arī metastāžu vieta, ko izraisa citu orgānu (ieskaitot aizkuņģa dziedzeri, nieres, krūts un zarnas) primārie audzēji.
- Iepazans. Pozitīva "ģimenes anamnēze var palielināt šīs vēža formas attīstības risku.
pazīmes un simptomi
Plaušu vēzis agrīnā stadijā paliek asimptomātisks ilgu laiku: tas ir iemesls, kāpēc tie bieži tiek diagnosticēti progresējošā stadijā vai tiek atklāti nejauši citu iemeslu dēļ veikto testu laikā.
Pazīmes, kas var liecināt par plaušu vēzi, ir šādas:
- Nepārtraukts klepus, kas laika gaitā neizzūd vai pasliktinās
- Elpas trūkums un / vai sēkšana
- Krēpas ar asiņu pēdām vai bez tām;
- Aizsmakums (ja ir iesaistīts balsenes nervs);
- Grūtības vai sāpes rīšanas laikā (disfāgija)
- Sāpes krūtīs, kas palielinās klepus vai dziļas elpas gadījumā
- Recidivējošs vai pastāvīgs drudzis, parasti nav paaugstināts;
- Neizskaidrojams nogurums;
- Nevēlams svara zudums un / vai apetītes zudums;
- Sejas un kakla pietūkums
- Digitālais hipokrātijs (pirksti izplatās ekstremitātēs);
- Elpošanas ceļu infekcijas (bronhīts vai pneimonija) atkārtojas.
Iespējamās komplikācijas
Nesīkšūnu plaušu vēzis var izplatīties blakus esošajās struktūrās vai izraisīt metastāzes ārpus krūtīm.
Tāpēc var būt citi simptomi, piemēram:
- Elpceļu obstrukcija, pleiras izsvīdums, augstākās vena cava sindroms un Pancoast audzējs (sāpes plecā vai rokās).
- Sāpes vēderā, dzelte, kuņģa -zarnu trakta traucējumi un orgānu mazspēja, ko izraisa metastāzes aknās.
- Neiroloģiski traucējumi, kas rodas smadzeņu metastāžu attīstības rezultātā, piemēram, uzvedības izmaiņas, galvassāpes, reibonis, apjukums, afāzija un koma.
- Kaulu sāpes un patoloģiski lūzumi no metastāzēm kaulos.
Orgāni, kurus var ietekmēt nesīkšūnu plaušu vēža metastāzes, ir aknas, smadzenes, virsnieru dziedzeri, kauli, nieres, aizkuņģa dziedzeris, liesa un āda.
Diagnoze
Nesīkšūnu plaušu vēža diagnostika vispirms ietver "rūpīgu slimības vēsturi un pilnīgu fizisko pārbaudi.
Pamatojoties uz savākto informāciju, ārsts var pasūtīt papildu pārbaudes, piemēram, krūšu kurvja rentgenstarus, datortomogrāfiju (CT), magnētisko rezonansi un PET (pozitronu emisijas tomogrāfija, atsevišķi vai kombinācijā ar CT).
Diagnozei nepieciešams citopatoloģisks apstiprinājums ar smalkas adatas biopsiju (smalkās adatas aspirāciju), bronhoskopiju vai torakoskopisko operāciju. Šādi savākto audu paraugu histoloģiskā izmeklēšana ļauj meklēt nesīkšūnu plaušu vēzim raksturīgos šūnu bojājumus.Dažos gadījumos audzēja klonus var atrast arī pacienta krēpās.
Plaušu funkcijas novērtēšana ir būtiska, plānojot iespējamu ķirurģisku iejaukšanos, kas paredz plaušu daļas noņemšanu.
Ārstēšana
Parasti nesīkšūnu plaušu vēža ārstēšana ietver pacienta darbspējas novērtēšanu, kam seko izvēle starp operāciju, ķīmijterapiju un / vai staru terapiju. Pamatojoties uz vēža veidu, lielumu, atrašanās vietu un stadiju, ir iespējams arī izvēlēties multimodāla pieeja.
Slimības sākumposmā atsauces terapeitiskā iejaukšanās ir ķirurģiska rezekcija ar segmentektomiju, lobektomiju vai pneimonektomiju kopā ar videnes limfmezglu paraugu ņemšanu vai pilnīgu sadalīšanu. Šiem pacientiem operācija var būt veiksmīga. Adjuvanta ķīmijterapija pēc operācijas tagad ir standarta prakse ; šī pieeja samazina vēža atgriešanās iespējas (recidīvu).
Nesīkšūnu plaušu vēža progresīvākajos posmos terapeitiskais protokols ietver ķīmijterapiju, staru terapiju, operāciju vai to kombināciju; ārstēšanas secība un izvēle ir atkarīga no slimības progresēšanas pacientā un no citu vienlaicīgu patoloģisku stāvokļu iespējamās klātbūtnes.
Vietēji attīstīti gadījumi, kas iebrūk sirdī, lielos asinsvados, videnē vai mugurkaulā, parasti tiek pakļauti staru terapijai.
Nesīkšūnu plaušu vēža terminālajos posmos mērķis ir simptomu paliatīvā aprūpe; ja ārstēšana nav iespējama, ķīmijterapiju un staru terapiju var izmantot, lai palēninātu audzēja progresēšanu un uzlabotu dzīves kvalitāti.
Prognoze
Neskatoties uz sasniegumiem ārstēšanā, nesīkšūnu plaušu vēža prognoze diemžēl joprojām ir slikta: tikai 15% pacientu izdzīvo ilgāk par 5 gadiem no slimības klīniskās atklāšanas brīža.
Lai uzlabotu ilgtermiņa izdzīvošanu, uzmanība jāpievērš agrīnai diagnostikai, jaunu terapijas formu izstrādei un intervences pasākumiem slimības novēršanai (piemēram, smēķēšanas atmešana, aizsardzības līdzekļu pieņemšana darba vietā, skrīnings utt.).
Profilakse
Plaušu vēža profilakse neapšaubāmi ietver smēķēšanas atmešanu. Attiecībā uz aroda riska faktoriem ir svarīgi izmantot visus aizsardzības pasākumus darba vietā, kas ļauj samazināt riskus un strādāt droši.