vai Döderleinas baciļi. Starp visvairāk iesaistītajiem mikroorganismiem ,. Gardnerella vaginalis ir vadošā loma, taču viņus var arī iesaistīt Mycoplasma hominis, Mobiluncus spp. Un Prevotella spp.
pelēcīgi balts un smirdošs, nieze un dedzināšana interjerā un sāpes dzimumakta laikā.Sīkāka informācija: Baktēriju vaginozes simptomi
Informācija par baktēriju vaginozi - zāles baktēriju vaginozes ārstēšanai nav paredzēta, lai aizstātu tiešās attiecības starp veselības aprūpes speciālistu un pacientu. Pirms bakteriālās vaginozes lietošanas - zāles baktēriju vaginozes ārstēšanai vienmēr konsultējieties ar savu ārstu un / vai speciālistu.
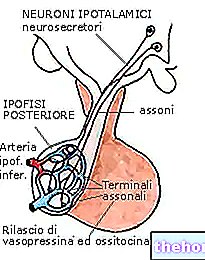
visbiežāk sieviešu vidū. Šo stāvokli raksturo dziļas izmaiņas maksts normālajā ekosistēmā. Jo īpaši baktēriju vaginozes gadījumā pastāv nelīdzsvarotība starp mikroorganismiem, kas veido tā saukto saprofītisko floru vai maksts mikrobiotu, kuri fizioloģiskos apstākļos apdzīvo un aizsargā pašu maksts vidi. Rezultāts ir "polimikrobu infekcija, kas spēj noteikt, sinerģiski, apstākļi, kas piemēroti citu kaitīgu patogēnu izplatībai. Tādējādi notiek izmaiņas maksts florā, samazinoties laktobacillām vai Döderleina baktērijām, kas parasti aizsargā mikroorganismus un ir atbildīgas par nedaudz skābās maksts vides saglabāšanu (pH 3,8–4,5).
Baktēriju vaginosis var būt asimptomātisks līdz 50% gadījumu. Ja tie ir, simptomi, kas norāda uz infekciju, ir šādi: nieze, dedzināšana un pastiprināta izdalīšanās no maksts (viendabīgi balti pelēcīgi izdalījumi, kam raksturīga slikta smaka, kas pielīdzināma zivīm).
Ja baktēriju vaginosis netiek ārstēts pareizi, tas var izraisīt ginekoloģiskas komplikācijas, kā arī veicināt STS pārnešanu dzimumakta laikā.
Tālāk ir sniegtas zāļu grupas, kuras visbiežāk izmanto baktēriju vaginozes ārstēšanā, un daži terapijas piemēri; ārstam jāizvēlas aktīvā sastāvdaļa un pacientam vispiemērotākā deva, pamatojoties uz slimības smagumu, vispārējo veselības stāvokli un tās reakciju uz terapeitisko protokolu.
Slimību un kontroles un profilakses centru (CDC) ieteiktās ārstēšanas shēmas ir paredzētas baktēriju vaginozei:
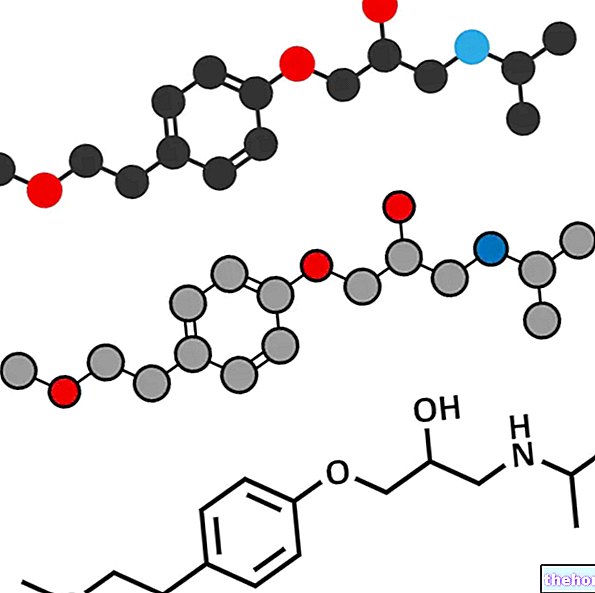
- METRONIDAZOLS: antibakteriālā terapija pret baktēriju vaginozi ietver metronidazola lietošanu kā aktīvo sastāvdaļu. Iekšķīgi ieteicams lietot 500 mg tableti divas reizes dienā 7 dienas. Alternatīvi, ir iespējams lietot vienu devu perorāls metronidazols (2 g aktīvās sastāvdaļas vienā devā) .Šobrīd pēdējais ir visrentablākais medikamentozās ārstēšanas līdzeklis. Turklāt zāles ir iespējams lietot tieši maksts krēma veidā (metronidazols 0,75%): parasti vietējās terapijas ilgums ir 5 dienas (vienu reizi dienā), ja vien ārstējošais ārsts to nav norādījis tālāk. 24 stundas pēc ārstēšanas ar metronidazolu bakteriālas vaginozes gadījumā nelietojiet alkoholiskos dzērienus, jo saistība ar šīm zālēm var izraisīt blakusparādības, kas ietekmē kuņģa-zarnu trakta un uroģenitālās sistēmas (disulfiramam līdzīgu sindromu).
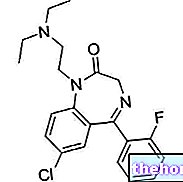
- KLINDAMICĪNS: lietojot lokāli, šīs zāles ir īpaši noderīgas baktēriju vaginozes apkarošanai. Parasti lokālas terapijas ilgums, ti, ar 2%klindamicīna krēmu, viena lietošana (vienāds ar 5 gramiem) maksts ir 7 dienas. Alternatīvi, jūs varat lietot 300 mg aktīvās sastāvdaļas tableti iekšķīgi, divas reizes dienā vienu nedēļu vai izmantot 100 mg maksts pesarijas trīs dienas. Grūtniecības laikā klindamicīna krēma lietošana ir bijusi saistīta ar nevēlamām parādībām grūtniecības otrajā pusē, tādēļ tā lietošana jāierobežo līdz pirmajam periodam. Lokālie preparāti, kuru pamatā ir klindamicīns, ko izmanto baktēriju vaginozes ārstēšanai, samazina lateksa prezervatīvu efektivitāti. un diafragmas. Tādēļ sievietes, kuras tās lieto, terapijas laikā nevar paļauties uz šīm kontracepcijas metodēm.
Recidīvu novēršana tiek īstenota ar: maksts pH un normālas laktobacilārās floras atjaunošanu un anaerobo baktēriju iznīcināšanu.
Parasti var apsvērt vienu mēnesi pēc ārstēšanas, lai pārbaudītu izvēlētā terapeitiskā protokola efektivitāti kopā ar ģimenes ārstu vai ginekologu. Vienlaicīga seksuālā partnera ārstēšana jānovērtē atkarībā no gadījuma. ne vienmēr ir nepieciešams.