Vispārība
Radzenes transplantācija, kas pazīstama arī kā keratoplastika, ir daļēja vai pilnīga radzenes nomaiņas ķirurģiska operācija; šo operāciju izmanto radzenes bojājuma vai vairs nefunkcionēšanas gadījumā, lai to aizstātu ar veselīgu, sintētisku vai nesen miruša cilvēka analogu donors.

Ir trīs radzenes transplantācijas veidi: perforējoša (vai caururbjoša) keratoplastika, lamelārā keratoplastika un endotēlija keratoplastika.
Pēc operācijas pacientam jāievēro daži svarīgi medicīniskie norādījumi, lai izvairītos no nepatīkamām komplikācijām.
Pārstādīta radzene var ilgt līdz 25 gadiem.
Kas ir radzenes transplantācija?
Radzenes transplantācija jeb keratoplastika ir ķirurģiska iejaukšanās, ar kuras palīdzību ārstējošais ārsts nodrošina pilnīgu vai daļēju sākotnējās radzenes, kas vairs nav funkcionāla un stipri bojāta, aizstāšanu ar līdzīgu veselīgu elementu, sintētiskas izcelsmes vai nesen no miruša donora.
KAS IR KORNA? ĪSS PĀRSKATS
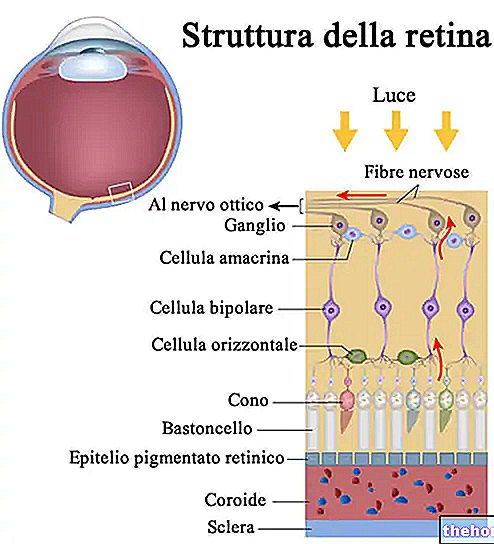
Radzene ir caurspīdīga, daudzslāņu membrāna, kas atrodas acs priekšpusē un aptver varavīksnenes un zīlīti.
Bez asinsvadiem (tāpēc nav asinsvadu) šī konkrētā membrāna ir pirmā "lēca", ar kuru gaisma saskaras, nonākot acī.
Radzenes funkcijas, kuras ir pelnījušas īpašu uzsvaru, ir vismaz trīs:
- Acu struktūru aizsardzība un atbalsts;
- Dažu ultravioleto viļņu garumu filtrēšana → radzene ļauj gaismas stariem iziet cauri acs audiem, nevis tiek atstarota vai absorbēta.
- Gaismas laušana → radzene ir atbildīga par 65–75% acs spēju panākt, ka gaismas stari, kas nāk no ārpuses, saplūst uz fovea, ti, tīklenes centrālā reģiona.

Izmanto
Acs radzene ir ļoti delikāta acs zona ar ļoti mazu pašremonta spēju.
Tas izskaidro, kāpēc ievainojums viņam padara transplantācijas operāciju par būtisku.
Visbiežāk sastopamie medicīniskie apstākļi, kuriem nepieciešama radzenes transplantācija, ir šādi:
- Keratokonuss: līdz šim ir galvenais radzenes transplantācijas cēlonis;
- Radzenes audu deģeneratīvas slimības;
- Radzenes perforācija;
- Radzenes infekcijas, kas nereaģē uz ārstēšanu ar antibiotikām;
- Rētu klātbūtne uz radzenes.
Procedūra
Acu ķirurgi var veikt radzenes transplantācijas operāciju vismaz trīs veidos, kuru nosaukums ir:
- Perforējoša keratoplastika vai iespiešanās keratoplastika;
- Lamelārā keratoplastika;
- Endotēlija keratoplastika.
Kamēr perforējošā keratoplastika ietver visa radzenes biezuma nomaiņu un ir vecākā darbības metode, lamellārā keratoplastika un endotēlija keratoplastika nodrošina dažu radzenes slāņu nomaiņu un ir vismodernākās iejaukšanās metodes.
KERATOPLASTY PERFORATING VAI PENETRATING
Perforējošai keratoplastikai operējošais ārsts izmanto sava veida lietderīgo nazi, ko sauc trefīns, caur kuru tā sagriež bojāto radzenes daļu visā tās biezumā.
Pēc rezekcijas viņš noņem bojāto radzenes sekciju un aizstāj to ar "jauno", sintētisku vai ņemtu no donora.
"Jaunās" radzenes potēšanai nepieciešams uzlikt vairākas šuves, kuru noņemšana dažās situācijās var notikt pat 12 mēnešus pēc procedūras.
Perforējoša keratoplastikas operācija var notikt vispārējā anestēzijā vai vietējā anestēzijā: pirmajā gadījumā pacients visu operācijas laiku ir bezsamaņā un nejutīgs pret sāpēm; otrajā gadījumā viņš tomēr paliek pie samaņas operācijas laikā, bet tomēr nejūt sāpes.
Klasiska perforējoša keratoplastikas operācija ilgst 45-60 minūtes, ieskaitot anestēziju.
Parasti hospitalizācija tiek nodrošināta uz vienu nakti, lai pacients varētu labāk izveseļoties no anestēzijas un pirmajiem ķirurģiskās procedūras efektiem.
LAMELLAR KERATOPLASTY
Izmantojot lamelāro keratoplastiku, acu ķirurgi pārstāda radzenes ārējos un, iespējams, centrālos slāņus.
Izmantotie instrumenti var sastāvēt no iepriekšminētā trefīns vai īpašā lāzerī, kas paredzēts šim nolūkam.
Pēc bojāto radzenes slāņu rezekcijas tiek uzklāti veseli radzenes slāņi, kas ņemti no donora vai sintētiskas izcelsmes.
Veselu radzenes slāņu potēšanai ir jāizveido vairākas šuves, tieši tāpat kā iespiešanās keratoplastikas gadījumā.
Ir divi lamelārās keratoplastikas apakštipi:
- Priekšējā lamelārā keratoplastika: sastāv no radzenes ārējo slāņu noņemšanas un nomaiņas.
- Dziļa priekšējā lamelārā keratoplastika: sastāv no radzenes ārējā un centrālā slāņa noņemšanas un nomaiņas.
Lamelārās keratoplastikas procedūru beigās pacients var atgriezties mājās pēc dažām stundām pēc operācijas pabeigšanas, ja vien apstākļi ir stabili.
ENDOTELISKĀ KERATOPLASTIJA
Izmantojot endotēlija keratoplastiku, acu ķirurgi pārstāda radzenes iekšējos slāņus un, iespējams, tā saukto radzenes stromu (NB! Šeit ir radzenes anatomiskais apraksts).
Tāpat kā lamelārās keratoplastikas gadījumā, izmantotie instrumenti var sastāvēt no parastajiem trefīns vai šim nolūkam paredzētā lāzera starā.
Pēc bojāto radzenes slāņu rezekcijas seko veselīgu radzenes slāņu uzklāšana, kas ņemti no donora vai sintētiskas izcelsmes.
Veselu radzenes slāņu potēšanai nav nepieciešamas šuves, bet gan gaisa burbulis, kas izveidots speciāli, lai noturētu radzenes transplantāciju. Šis burbulis dažu dienu laikā autonomi uzsūcas - laiks, kas nepieciešams, lai transplantāts pastāvīgi pievienotos pārējai radzenei.
Pastāv divi endotēlija keratoplastikas apakštipi:
- Endotēlija keratoplastika ar noņemšana (vai attīrīšana) no Descemeta membrānas: tā sastāv no radzenes iekšējo slāņu un 20% radzenes stromas nomaiņas.
- Descemeta membrānas endotēlija keratoplastika: sastāv tikai no radzenes iekšējo slāņu nomaiņas.
Beidzoties endotēlija keratoplastikas procedūrām, pacients var atgriezties mājās pēc dažām stundām pēc operācijas pabeigšanas, ja vien apstākļi ir stabili.
Pēcoperācijas posms
Tūlīt pēc radzenes transplantācijas procedūras pacients:
- Viņam vismaz visu dienu jāsaglabā aizsargājošais pārsējs, lai aizsargātu operēto aci;
- Jums var rasties nelielas sāpes acīs. Tas ir normāli;
- Viņš var ciest no neskaidras redzes. Tas ir normāli.
IETEIKUMI PĒC DARBĪBAS
Pēc atgriešanās mājās pacientam jāpievērš uzmanība:
- Neberzējiet acis;
- Neizmantojiet pārmērīgu fizisko piepūli un neceliet svarus;
- Neejiet uz vietām, kas ir putekļainas, piesārņotas vai kur cirkulē dūmi;
- Izmantojiet saulesbrilles, kamēr saule rada diskomfortu;
- Neiesaistieties kontakta sporta veidos, ja vien ārsts nav norādījis citādi;
- Noteiktās sporta aktivitātēs valkājiet aizsargbrilles, pat ja kopš iejaukšanās ir pagājuši vairāki mēneši;
- Vannas un dušas laikā vismaz mēnesi nesaslapiniet acis;
- Neatjaunojiet braukšanu, kamēr ārsts nav norādījis citādi;
- Aizsargājiet acis ar pārsēju vismaz dažas nedēļas.
Riski un komplikācijas
Viena no visvairāk baidītajām radzenes transplantācijas komplikācijām ir atgrūšana jeb pārspīlēta reakcija, kuru imūnsistēma iedarbina pret "jauno" implantēto orgānu. Turklāt konkrēta organisma imūnsistēma apzināti kalpo, lai atpazītu un uzbruktu visam, kas pašam organismam ir svešs.
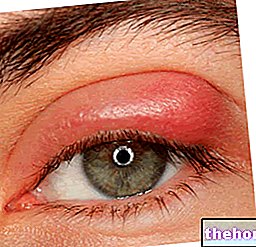
Diezgan izplatīta parādība - patiesībā tā skar katru piekto transplantācijas saņēmēju (tātad 20% pacientu) - radzenes atgrūšana izpaužas ar dažādiem simptomiem un pazīmēm, tostarp:
- Neskaidra redze
- Acu apsārtums;
- Jutība pret gaismu (fotofobija);
- Sāpes operētajā acī.
Šādu simptomu klātbūtnē ieteicams pēc iespējas ātrāk sazināties ar savu ārstu, lai viņam atklātu problēmu. Ar savlaicīgu pasākumu ir iespējams apturēt komplikācijas attīstību.
Atgrūšanas risku palielina acu iekaisumi, piemēram, dūmakainas vides, kairinātāju, putekļu vai īpaši vējainu dienu dēļ.
CITAS Komplikācijas
Papildus noraidīšanai radzenes transplantācija var izraisīt arī citas komplikācijas, piemēram:
- Astigmatisms;
- Glaukoma;
- Uveīts;
- Tīklenes atslāņošanās;
- Slimības atkārtota parādīšanās, kuras dēļ bija nepieciešama transplantācija;
- Nelielas ķirurģisko brūču atvēršanas reizes. Atcerieties, ka radzenes remonts ir ļoti lēns, tāpēc ar to bojāta brūce dziedē ļoti lēni;
- Infekcijas, īpaši, ja ķirurģiskās brūces sadzīst.
Rezultāti
Redze par indivīdu, kam tiek veikta radzenes transplantācija, var stabilizēties dažu nedēļu laikā, kā arī pēc gada vai ilgāk.
Laiku ietekmē vairāki faktori, tostarp: iejaukšanās veids un radzenes stāvoklis operācijas laikā.
Parasti, ja viss norit labi, transplantētās radzenes saglabā caurspīdīgumu apmēram 25 gadus.
Lasītāji var iepazīties ar dažiem visbiežāk uzdotajiem jautājumiem saistībā ar radzenes transplantāciju, noklikšķinot šeit.