Vispārība
Spastiskums ir slimība, kas izpaužas kā pārmērīgs un patoloģisks muskuļu tonusa pieaugums. Precīzāk, spastiskumu raksturo viena vai vairāku skeleta muskuļu spazmas un stiepšanās refleksu tonusa palielināšanās.

Spastiskums ir ļoti novājinošs stāvoklis, kura sekas var būt nopietnas; līdz ar to ir svarīgi noteikt ārstēšanu, kas vislabāk atbilst katra pacienta īpašībām, tā, lai pēc iespējas uzlabotu dzīves kvalitāti.
Cēloņi
Spastiskums ir klīniska pazīme, ko izraisa nopietni apstākļi un / vai patoloģijas. Starp galvenajiem cēloņiem, kas var izraisīt šī traucējuma parādīšanos, mēs atceramies:
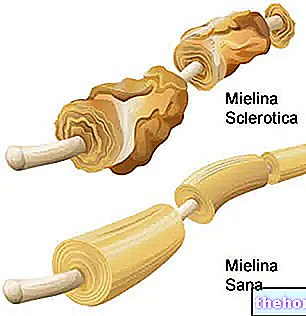
- Multiplā skleroze;
- Cerebrālā trieka;
- Muguras smadzeņu traumas;
- Smadzeņu insults.
Simptomi un sekas
Kā jau minēts, spastiskums parasti pats par sevi ir patoloģiska stāvokļa simptoms. Tomēr šis traucējums bieži ir saistīts ar citiem simptomiem, piemēram, sāpīgām spazmām un muskuļu vājumu.
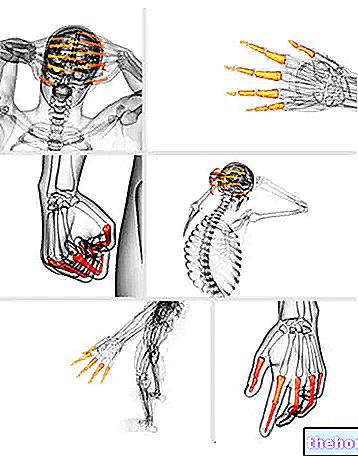
Pacientiem, kas cieš no spazmas, var rasties nelieli kustību traucējumi līdz pilnīgai skeleta muskuļu kontroles zaudēšanai. Pēdējā gadījumā mēs varam runāt par:
- Monoparēze, kad motora deficīts ietekmē tikai vienu ekstremitāti;
- Paraparēze, ja motora deficīts ietekmē abas apakšējās ekstremitātes;
- Tetraparēze, kad motora deficīts ietekmē visas četras ekstremitātes un dažos gadījumos arī stumbra un kakla muskuļus;
- Hemiparēze, kad motora deficīts ietekmē tikai vienu ķermeņa pusi.
Visbeidzot, spastiskums var izraisīt nopietnas sekas, piemēram: līdzsvara traucējumus, ataksiju, dizartriju, apgrūtinātu rīšanu, cīpslu saīsināšanu, muskuļu ievilkšanu un locītavu deformāciju.
Diagnoze
Spastiskuma diagnoze jānosaka ārstam, kurš turpinās, novērtējot pretestību, ko skeleta muskuļi iebilst pret pasīvām kustībām.
Parasti šīs pretestības novērtēšanu veic, izmantojot instrumentu, ko sauc par "Ešvorta skalu", kas, piešķirot skaitli no 0 līdz 4, klasificē skeleta muskuļu tonusa anomālijas šādi:
- 0: muskuļu tonusa izmaiņu trūkums mobilizācijas laikā;
- 1: mērens muskuļu tonusa pieaugums ar "soļa sajūtu", kad ekstremitāte ir saliekta vai izstiepta;
- 2: acīmredzams muskuļu tonusa pieaugums, tomēr mobilizācija joprojām ir iespējama;
- 3: ievērojams muskuļu tonusa pieaugums, kurā mobilizācija ir apgrūtināta;
- 4: fiksēta kontraktūra pagarinājumā vai saliekumā.
Ārstēšana
Kā redzējām, spastiskums ir traucējums, kas var negatīvi ietekmēt no tā ciešo pacientu dzīves kvalitāti; šī iemesla dēļ tā ārstēšana ir būtiska.
Parasti vienlaikus tiek izmantotas vairākas terapeitiskās stratēģijas. Precīzāk, pamata zāļu terapiju papildina dažādas fizioterapijas procedūras, kuru mērķis ir stiprināt veselus muskuļus un pēc iespējas mobilizēt spasticitātes skartos.
Savukārt farmakoloģiskā ārstēšana ir simptomātiska, un tā galvenokārt ir paredzēta, lai atbrīvotu pacientu no sāpēm, kas bieži vien ir saistītas ar spastiskumu, un atvieglotu fizioterapijas veikšanu.
Starp galvenajām skeleta muskuļu spazmolītiskajām zālēm, ko pašlaik izmanto terapijā, mēs atceramies:
- Diazepāms (Valium® šķīdums injekcijām), benzodiazepīns, ko lieto dažādu traucējumu ārstēšanai, bet ko lieto arī, lai ārstētu spazmas muguras smadzeņu traumas vai cerebrālās triekas dēļ. Tomēr, lietojot devas, kas jāsniedz, lai ievērojami samazinātu skeleta muskuļu tonusu, diazepāms vairumam pacientu izraisa blakusparādības, piemēram, miegainību un nogurumu.
- Baklofēns (Lioresal®), šī aktīvā sastāvdaļa tiek izmantota multiplās sklerozes un muguras smadzeņu traumatisku traumu izraisītas spasticitātes ārstēšanā, un to galvenokārt lieto paraparēzes un tetraparēzes gadījumos.
Baklofēna īpatnība ir tā, ka to var ievadīt gan iekšķīgi, gan intratekāli. Pēdējā gadījumā zemādas infūzijas sūknis un katetrs tiks implantēts ķirurģiski, kas nonāks intratekālajā līmenī, kur zāles tiks izlaistas iepriekš noteiktos intervālos.
Šī pēdējā baklofēna ievadīšanas mehānisma priekšrocība ir blakusparādību samazināšanās, kas rodas, lietojot zāles iekšķīgi. Šīs nevēlamās blakusparādības ir: sedācija, psiholoģiski traucējumi, reibonis un izteikts vājums. - Tizanidīns (Sirdalud®), šī aktīvā viela ir muskuļu relaksējoša zāle, ko plaši izmanto ar multiplo sklerozi saistītās spazmas ārstēšanai, bet ne tikai. Faktiski tizanidīnu lieto arī spazmas ārstēšanā muguras smadzeņu traumu vai patoloģiju vai smadzeņu insulta dēļ.
Tizanidīnu lieto iekšķīgi, un galvenās blakusparādības, kas var rasties pēc tā lietošanas, ir: sedācija, muskuļu vājums, reibonis, hipotensija un bradikardija.